Что такое кольпит
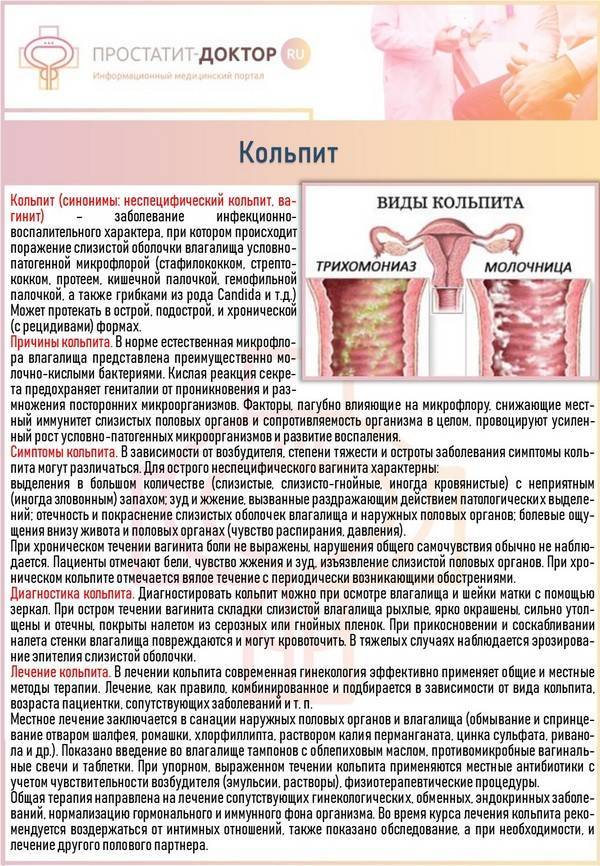
Воспаление, охватывающее влагалище и внешние половые органы, называется вагинит или кольпит. Эта патология наблюдается у более чем 75% женщин детородного возраста, обратившихся к гинекологу с жалобами на вагинальные выделения с неприятным запахом.
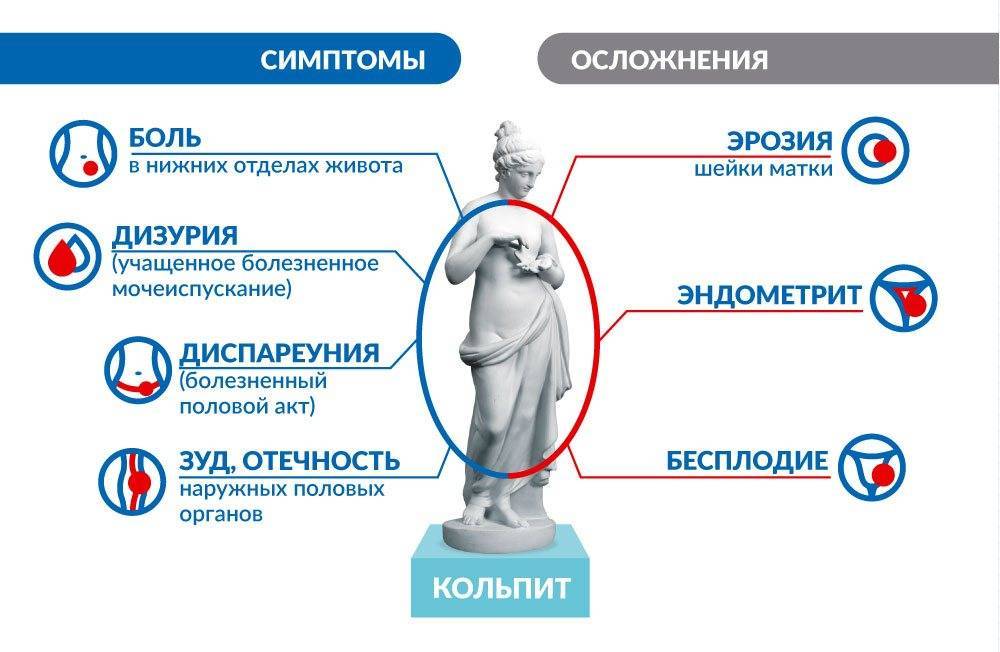
Вагинит может протекать остро с ярко выраженными симптомами или почти бессимптомно. Если во втором случае кольпит вызван переохлаждением женщины или пережитым стрессом и особого лечения не требует, проходит самостоятельно, то в случае инфекционного вагинита, терапия должна быть назначена как можно раньше. Иначе воспаление может перейти на матку, придатки, спровоцировав эндометрит, эрозию и даже бесплодие.
Организм женщины в положении из-за сниженного иммунитета более уязвим для развития различных патологий, в том числе и вагинита. Невылеченное воспаление может поразить родовые пути и нанести серьёзный вред плоду. Поэтому при первых симптомах кольпита женщине нужно сразу же обращаться к гинекологу.
 Нехарактерные выделения и запах могут быть симптомами кольпита
Нехарактерные выделения и запах могут быть симптомами кольпита
Виды кольпита

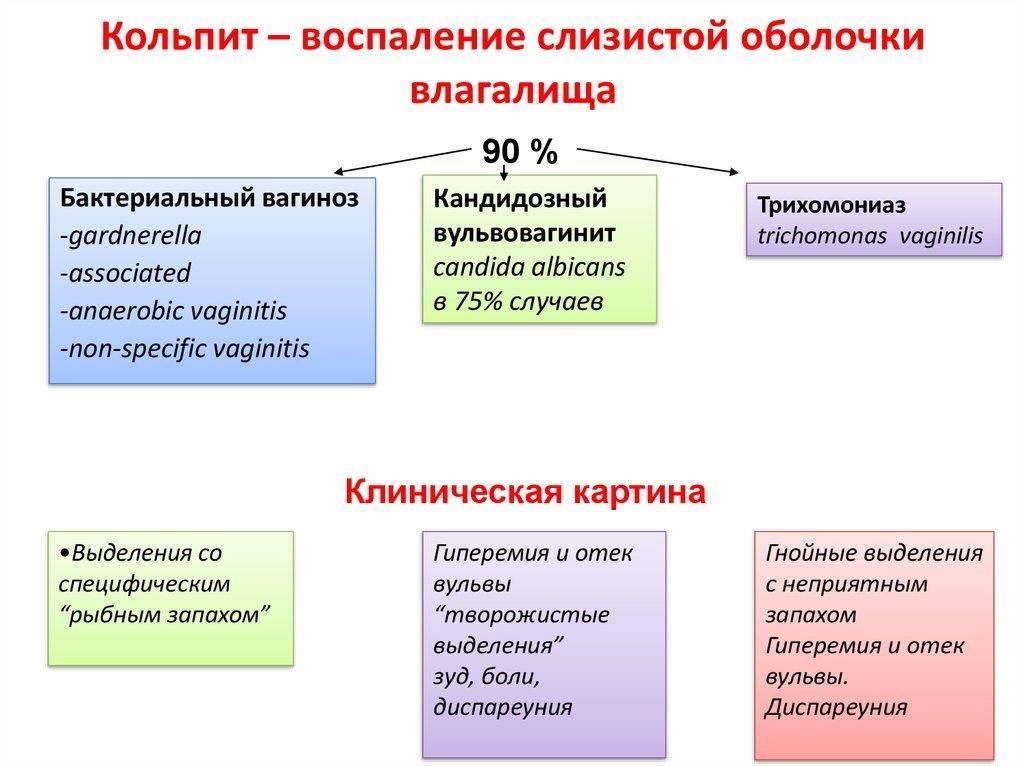
В связи с тем, что причины развития заболевания могут быть самыми разными, принято выделять специфический и неспецифический виды кольпита.
Специфический кольпит
Причиной специфического кольпита могут стать патогенные микроорганизмы, которые способны попасть во влагалище в результате несоблюдения гигиены или при незащищенном сексуальном контакте. В основном патология развивается в случае проникновения в организм гонококков, хламидий, трихомонад и других микроорганизмов кокковой группы.
Если в слизистую оболочку влагалища попадают гонококки, то развивается гонорейный кольпит. Его основными симптомами становятся обильные выделения гнойного характера, отек вульвы, зуд и покраснение кожных покровов. При этом на слизистой оболочке появляются микротрещины. Данный вид патологии встречается не часто. К тому же в самом начале беременности женщина проходит комплексное обследование, включающее забор мазка на определение возбудителя гонореи. Поэтому, получается диагностировать данный вид кольпита на ранних сроках беременности.
Причиной развития трихомонадного кольпита становится трихомонада, способная проникнуть в женский организм при незащищенном половом контакте с инфицированным партнером или при несоблюдении правил личной гигиены. Основными симптомами заболевания способны стать обильные выделения желтого оттенка с характерным резким запахом и дискомфорт в области влагалища.
Если женщина ранее сталкивалась с хламидиозом, то при гормональной перестройке организма, связанной с беременностью, может начать развиваться хламидийный вид патологии. Гинекологи относят ее к торч-инфекциям, которые способны негативно отразиться на состоянии плода. Проникнуть в организм возбудитель способен исключительно половым путем. При этом женщина может жаловаться на зуд и обильные выделения белого цвета.
Неспецифический кольпит
Что касается неспецифического кольпита у будущих мам, то его причиной становится нарушения баланса микрофлоры влагалища, снижение иммунитета и дисбаланс гормонов. Все это приводит к снижению кислотности слизистой оболочки влагалища, когда патогенные микроорганизмы начинают активно размножаться.
Примерно в половине случаев, медики диагностируют кандидозный кольпит при беременности. Причиной его возникновения становится неконтролируемое размножение грибка Кандида, который всегда присутствует в женском организме.
Однако его неконтролируемое размножение связано с авитаминозом или снижением иммунной защиты. В таком случае возникает дрожжевой кольпит при беременности, основными признаками которого становятся покраснение кожных и слизистых оболочек, нестерпимый зуд и выделения похожие на творог.
Если такая патология часто рецидивирует, то это может указывать на наличие у беременной дисфункции щитовидной железы или сахарного диабета.
На фоне бесконтрольного размножения во влагалище болезнетворных микроорганизмов (кишечная и синегнойная палочка, протей, гарднерелла и т. д.), начинает развиваться бактериальный кольпит. В случае возникновения дисбактериоза влагалища, женщина будет жаловаться на усиление выделения с неприятным запахом.
Если в организме будущей мамы присутствуют папиллома вирус человека, цитомегаловирус или возбудитель герпеса, то возможно развитие вирусного кольпита. Его основными признаками являются: патологические выделения, возникновение очагов эрозии на слизистой оболочке влагалища, кондилом или герпесных пузырьков на вульве.
Отдельным видом считается эмфизематозный кольпит, причиной развития которого становятся анаэробные бактерии. Симптомом патологии становится появления пузырьков заполненных газом в области половых органов. Данная разновидность заболевания не требует специального лечения и способна исчезать самостоятельно после рождения малыша.
Острое и хроническое течение кольпита
В зависимости от имеющихся симптомов, кольпит у будущих мам может быть острым или хроническим. На обострение патологии могут указывать болезненность в момент мочеиспускания, отечность и краснота вульвы, обильные выделения, зуд и другие неприятные ощущения в области половых органов. Выраженность клинических проявлений напрямую зависит от работы иммунной системы будущей мамы и разновидности возбудителя в ее организме.
Для хронического кольпита при беременности характерна размытая картина. Максимум, что может испытывать пациентка – незначительное раздражение и выделения, имеющие светло-желтый оттенок.
Суть болезни
Дрожжевой кольпит (кандидоз, вагинальный кандидоз, кандидозный кольпит (вагинит), а в народе – «молочница») представляет собой воспалительный процесс влагалища, вульвы, влагалищной части шейки матки, спровоцированный неконтролируемым ростом колоний дрожжеподобных грибов рода Кандида.

Данные бактерии относятся к числу условно-патогенных, являющихся неотъемлемой частью микрофлоры здорового организма. Локализуются в ротовой полости, пищеводе, на слизистой половых органов.
В маленьком количестве не приносят вреда, но стремительный рост колоний грибов провоцирует развитие дисбактериоза кишечника, стоматита, дрожжевого кольпита.
Кандидозу подвластен любой возраст – в зоне риска находятся как новорожденные девочки, так и пожилые женщины. Период беременности не является исключением, а наоборот, причиной развития заболевания.
Причины возникновения
Большая часть беременных женщин (80%) обращается к врачу с симптомами кандидозного вагинита. Патология буквально преследует беременную. Происходит это по большей части от того, что сама беременность является провокатором ее развития.
Процесс временного снижения иммунитета считается нормальным во время беременности, иначе организм отторгал бы плод. А слабая защитная функция провоцирует рост условно-патогенной микрофлоры. К тому же, в этот период происходит серьезная гормональная перестройка, под действием которой изменяется кислотность вагинального секрета (щелочная среда замещается кислой).
Будущие мамы эмоционально не стабильны – постоянные стрессы способствуют активизации различных патологий.

Кандидозным кольпитом можно заразиться во время интимной близости. Хотя патология не относится к заболеваниям, которые передаются половым путем, после незащищенного контакта с инфицированным партнером может быть спровоцирован рост грибов.
На возникновение патологии влияют:
- обострение хронических заболеваний;
- дисфункция эндокринной системы, в частности сахарный диабет;
- наличие инфекций, передающихся половым путем (ИППП);
- длительная антибиотико-, гормонотерапия;
- аллергические реакции;
- неправильное питание (в рационе преобладают простые углеводы, дрожжевые продукты, соленые, маринованные, консервированные овощи, копчености);
- недостаток витаминов, минералов, полезных для организма веществ (авитаминоз);
- белье из ненатуральных тканей;
- запоры.
Частое проведение гигиенических процедур приводит к вымыванию полезной микрофлоры влагалища, постоянное использование моющих средств повышает кислотность (рН), что способствует размножению грибов. Такой же эффект имеет неправильная или недостаточная интимная гигиена. Вывод – необходимо соблюдать меру, одного подмывания в день будет достаточно. Желательно не использовать агрессивные ароматные моющие вещества – фармацевтические компании предлагают ряд специальных средств, имеющих нейтральный уровень рН.
Классификация кольпитов
- Острые, длящиеся менее месяца и характеризующиеся явными воспалительными симптомами.
- Подострые, продолжающиеся около 3 месяцев, не имеющие столь выраженных признаков воспаления.
- Хронические, длящиеся более полугода.
- Скрытые и вялотекущие, которые могут протекать практически бессимптомно.
- Рецидивирующие, характеризующиеся чередованием периодов обострения, когда у женщины имеются острые симптомы болезни, и ремиссий, при которых заболевание себя не проявляет.
- Послеродовые, возникающие в послеродовом периоде.
- Послеабортные, развивающиеся после прерывания беременности.
- Послеоперационные, являющиеся осложнением гинекологических операций.
- Катаральные, сопровождающиеся воспалением слизистой, которая становится красной и отечной.
- Зернистые, при которых на воспаленной отечной слизистой образуются утолщения в виде сосочков. Заболевание возникает как осложнение катарального кольпита.
- Серозные, при которых на слизистой половых путей появляется беловатый налет.
- Гнойные, сопровождающиеся гнойными выделениями. Часто возникают при половых инфекциях.
- Гангренозные, при которых происходит омертвение тканей. Развиваются на фоне тяжелых инфекций и повреждений слизистой химическими веществами. Очень часто заканчиваются появлением рубцов и сужением влагалища.
- Газообразующие – редкая форма заболевания, вызванная микробами, выделяющими газ. На слизистой возникают желтоватые пузырьки, наполненные газообразным содержимым.
Кольпит при молочнице
Развитие болезни провоцируют:
- Нарушение правил гигиены, способствующие проникновению микроорганизмов в половые пути.
- Злоупотребление гигиеническими процедурами. Особенно опасны чрезмерные бесконтрольные спринцевания, губящие здоровую микрофлору.
- Старые травмы промежности, заросшие с образованием грубых рубцов.
- Снижение иммунитета.
- Нарушение микрофлоры. У здоровой женщины развитию кольпита препятствует здоровая флора – палочки Дедерлейна, выделяющие перекись водорода и убивающие болезнетворных микробов. При длительном употреблении антибиотиков, гормональных препаратов и некоторых сопутствующих заболеваниях эти микроорганизмы погибают. В результате возникает дисбиоз (дисбактериоз) влагалища, сопровождающийся воспалением его тканей.
- Пожилой возраст. С годами у женщин снижается выработка гормона эстрогена и ухудшается иммунитет. Это способствует развитию болезни.
- Нарушение анатомии половых органов – опущение матки и влагалища.
Лечение
Необходимо отметить, что заниматься самолечением при кольпите ни в коем случае нельзя, особенно если он развился в период беременности. Терапевтические мероприятия при данной патологии направлены на устранение возбудителя и восстановление нормальной микрофлоры влагалища.
Консервативная терапия
Лечение вагинита основывается на следующих принципах:
- Применение антибактериальных препаратов с учётом чувствительности возбудителя к ним.
- Отсутствие сексуальных контактов в период лечения.
- Нормализация питания. Необходимо исключить жареные, острые, кислые продукты, сладости, так как они способствуют уменьшению количества полезной микрофлоры во влагалище из-за изменения уровня кислотности.
- При необходимости беременной может быть назначена госпитализация.
- Лечение проходят оба половых партнёра.
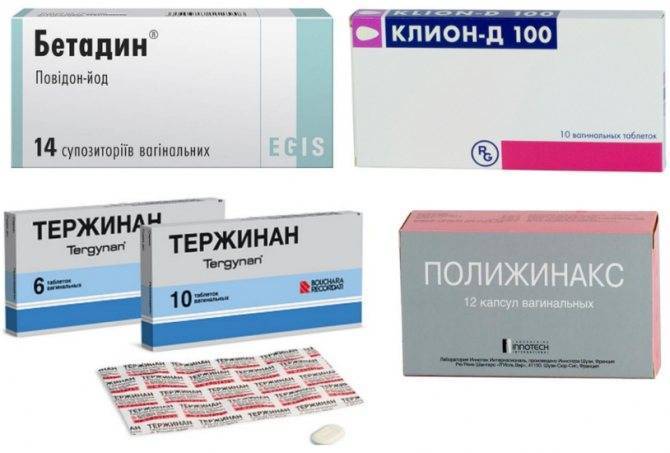
Медикаментозные средства подбираются с учётом наименьшей токсичности и возможности использовать их в период беременности. В зависимости от причины кольпита могут назначаться противогрибковые и антибактериальные препараты.
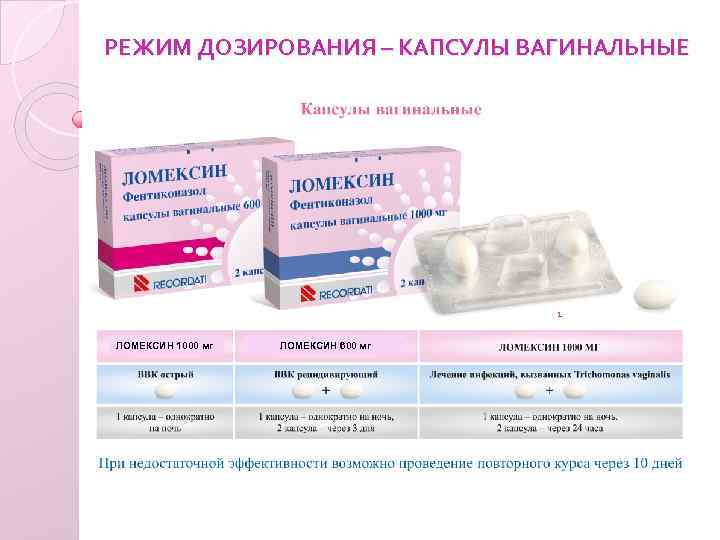
- Из антибиотиков используется Метронидазол, он может применяться только во втором и третьем триместре беременности. Также разрешено использовать Виферон, Клотримазол. Также назначают Тержинан, Ваготил. Как правило, эти препараты не позволяют полностью избавиться от инфекции. Поэтому их комбинируют с использованием местных препаратов.
- Для лечения вагинита на ранних сроках беременности, а точнее до 14 недель, успешно используется Бетадин, так как большинство средств в этот период противопоказаны. Для улучшения эффекта беременной назначают медикаменты местного действия в форме влагалищных свечей, гелей, кремов, например, Гексикон.
- Если имеет место дрожжевая микрофлора, показано применение противогрибковых препаратов. В период беременности на любом сроке разрешено использовать Пимафуцин, Нистатин.
- Вместе с антибиотиками или противогрибковыми медикаментами обязательно применяются пробиотики: Бифиформ, Линекс.
Препараты для лечения заболевания (галерея)
Народные методы
Нередко традиционное лечение кольпита при беременности комбинируют с различными народными методиками. Пациенткам рекомендуются сидячие ванночки или ванны с отварами лечебных растений. Спринцеваться в этот период лучше не стоит, так как это может стать причиной распространения инфекции восходящим путём.
Наиболее часто применяют такие народные средства:
- Смешайте 1 столовую ложку дубовой коры и 1 л воды. Доведите до кипения и проварите около 2 часов. Готовый отвар используйте для сидячей ванночки.
- Ромашковая ванночка. 2 ст. ложки сухого растения залейте 1 л воды. Дайте настояться на протяжении 15 минут. Затем процедите жидкость и оставьте ещё на 20 минут. Перед использованием средство необходимо подогреть.
- Ванночки из календулы также хорошо помогают при вагините у беременных. Приготовить раствор можно точно так же, как и ромашковый.
- 1 столовую ложку эвкалиптовых листьев залейте стаканом кипятка и проварите на медленном огне 5 минут. После этого процедите отвар и дайте постоять ещё 5-10 минут.
- Смешайте мёд и кипячёную воду в соотношении 1:2. Полученным составом пропитайте тампон и введите его во влагалище на 24 часа. Повторять процедуру рекомендуется не менее 2 недель. Средство эффективно при кольпите, вызванном трихомонадой.
- Орошение слизистой оболочки влагалища сывороткой (при кандидозном кольпите). Для её приготовления нужно 1 литр молока поставить в тёплое место и подождать до тех пор, пока не образуется сыворотка. После этого её нужно отделить и использовать в небольших количествах после гигиенических процедур.
Причины и какую угрозу несет
Кольпит во время беременности чем опасен, что это такое, чем грозит для ребенка? Как и иные разновидности воспалительных заболеваний, вагинит может часто появляться в периоды, когда организм особо уязвим к атакам болезнетворных микроорганизмов. При ухудшении защитных функций организма патогенные агенты могут беспрепятственно развиваться.
К возбудителям воспалительных процессов во время вынашивания малыша относят: уреаплазму, генитальный герпес, хламидии, гонококк, трихомонаду, кандиду. Часто гинекология описывает случаи бактериального вагиноза, особенно на ранних этапах развития гестации, когда нарушается баланс между нормальной и патогенной микрофлорой.
К провоцирующим факторам, которые вызывают кольпит, относят:
- Механические микротравмы или повреждения поверхности слизистой или вульвы.
- Отсутствие полноценных мероприятий по уходу за собой. Неполноценные мероприятия по личной гигиене.
- Развитие аллергических реакций на некоторые медикаментозные средства.
- Также, такая патология может быть обусловлена слишком частым спринцеванием, особенно без явных причин (например, если женщина боится развития инфекционных процессов, часто проводит санацию родовых путей, при этом положительные микроорганизмы вымываются, создавая благоприятную микрофлору для развития заболеваний.
- Лечение антибактериальными препаратами.
- Патологические процессы в органах эндокринной системы.
Важно помнить, что кольпит во время гестации может иметь отрицательные последствия для ребенка. Опасность его, прежде всего, в том, что появляется возможность развития инфекционного процесса, если же своевременная терапия отсутствует, могут появляться следующие осложнения:
- задержка во внеутробном развитии;
- преждевременное родоразрешение на третьем триместре либо самопроизвольное прерывание беременности в первом триместре гестации;
- наличие многоводия;
- инфицирование плацентарных тканей, за счет чего развивается фетоплацентарная недостаточность, кислородное голодание у плода и задержка его развития;
- инфицирование малыша во время прохождения по родовым путям в процессе родовой деятельности.
Учитывая опасные осложнения, важно как можно раньше обращаться к гинекологу, ведущему беременность, чтобы он назначил адекватное лечение с помощью препаратов, разрешенных в это время. Нужно помнить, что самостоятельное лечение недопустимо
Диагностика кольпита у беременных
При подозрении на вагинит при беременности, лечение следует начинать только после проведения лабораторных исследований, предназначенных для установления возбудителя, вызвавшего воспаление.
Так, будущую маму подвергают:
Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище.
Взятию мазков на исследование флоры. При исследовании под микроскопом производится подсчёт лейкоцитов и устанавливается факт присутствия/отсутствия микроорганизмов.
Бактериологическому исследованию. Оно предназначено для уточнения результатов в тех случаях когда анализ мазков на флору не способен определить возбудителя инфекции. Материал, взятый из влагалища, отправляют на исследование бак посевом. Заключается оно в выращивании культуры бактерий, «живущих» во влагалище и вызывающих появление кольпита.
Пцр — диагностике. Путём глубокого исследования устанавливаются причины, вызывающие полимеразную цепную реакцию. Анализ проводится для стопроцентного установления вида половой инфекции, провоцирующей кольпит.
Ультразвуковому исследованию, проводимому для исключения возможных осложнений
Проверке подвергают матку и придатки, уделяется внимание и наблюдению за полноценностью кровотока между ней и плацентой.
Иммуноферментному анализу крови. Назначение ИФА преследует цель — определить в каком количестве содержатся антитела к торч-инфекциям, вызывающим воспалительный процесс во влагалище
Применяется такое исследование, когда определить источник инфекции с помощью других методов, невозможно.
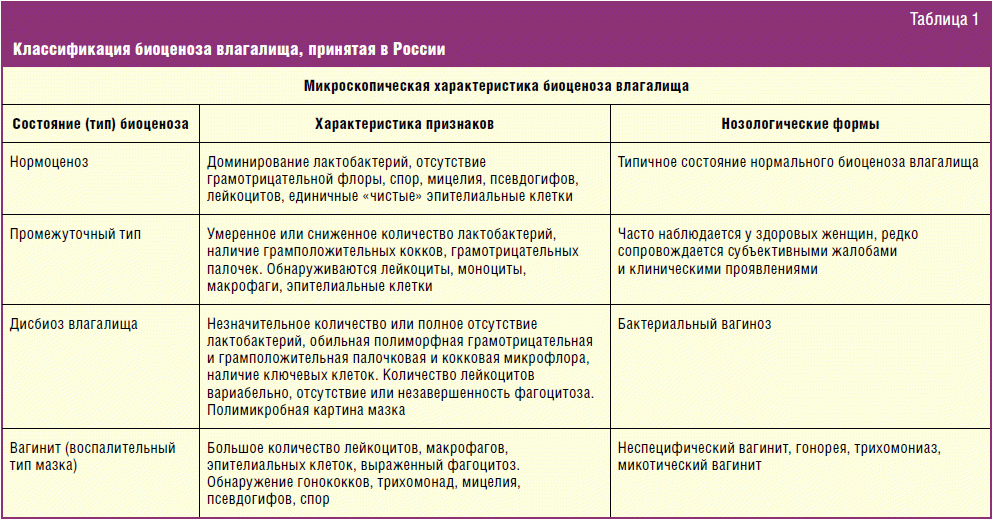
Диагностика
Заболевание выявляется при гинекологическом осмотре. Врач видит воспалённую слизистую половых путей, которая может быть покрыта язвочками, мелкими кровоизлияниями и пленками. При хронической форме болезни симптомы могут быть слабовыраженными или вообще отсутствовать.
Для детального осмотра шейки матки, которая часто поражается вместе со слизистой влагалища, назначается кольпоскопия. Во время процедуры могут обнаружиться воспаление шейки – цервицит, эрозии шейки матки и другие патологии.
Для выяснения причины кольпита берутся мазки на флору, в которых выявляются микроорганизмы, вызывающие воспалительный процесс. Исследуются образцы, взятые из цервикального канала шейки матки, влагалища и уретры. Проводится исследование чувствительности выявленных микроорганизмов к антибактериальным средствам. Это обследование показывает, какие лекарства можно назначить больной при кольпите.
Наиболее полную информацию обо всей патогенной флоре можно получить, сдав анализ Фемофлор. Этот метод выявляет даже микроорганизмы, которые невозможно или сложно обнаружить с помощью обычного мазка.
Для исключения воспалительных процессов в малом тазу проводится УЗИ матки, показывающее воспаление матки, придатков, мочевого пузыря.
При подозрении на кольпит, вызванный гормональными проблемами, сдаётся кровь на гормоны.
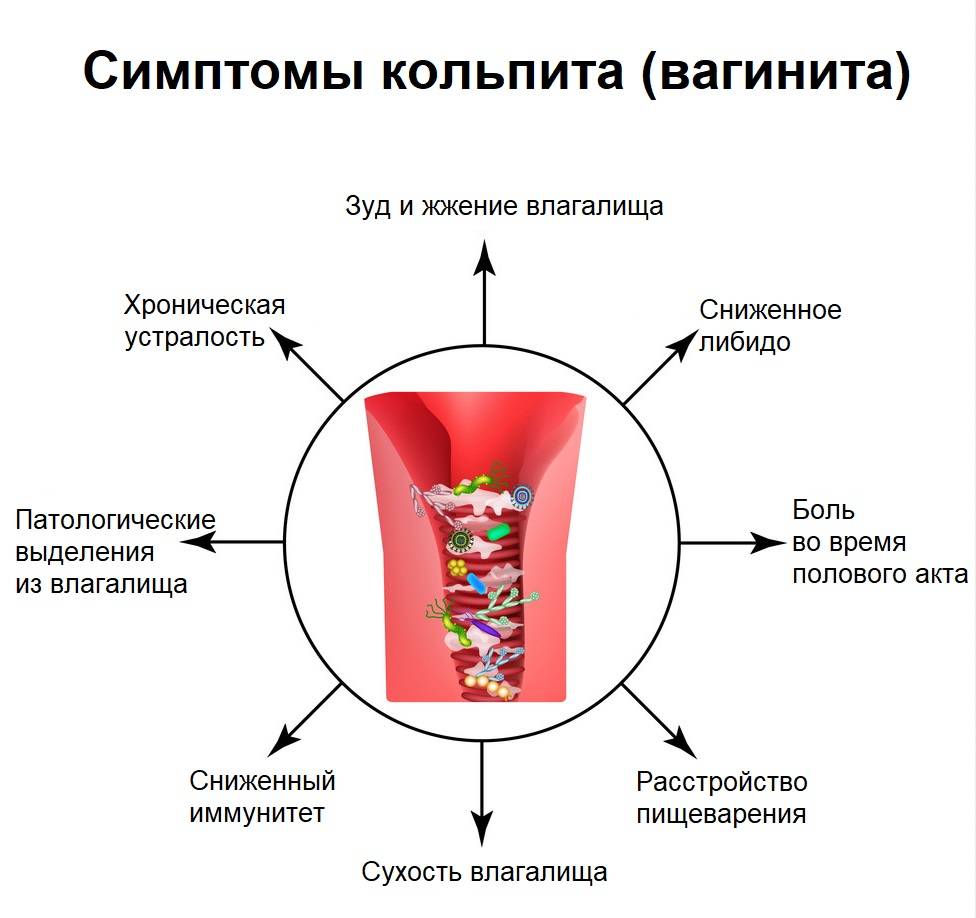
Симптомы и проявления
Характерные симптомы:
- покраснение, отечность слизистой влагалища;
- зуд, жжение в области наружных половых органов, проявляется постоянно или периодически, усиливается во время физической активности;
- боли в нижней части живота давящего, распирающего, ноющего характера, отдают в лобок, поясницу, промежность;
- рези при мочеиспускании;
- при бактериальной форме повышается температура, ухудшается общее самочувствие, беспокоит слабость и головная боль.
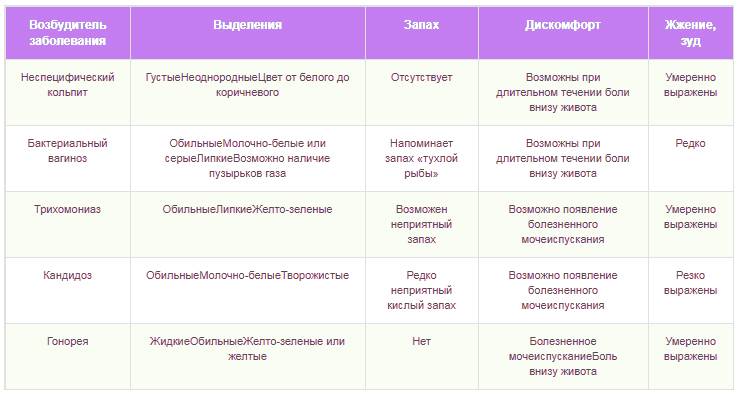
Характеристика выделений.
- При дрожжевом кольпите при беременности – густые, тягучие, творожистой консистенции. Имеют резкий кислый запах.
- При неспецифической форме болезни выделения умеренные, без запаха. Цвет от прозрачного белого до бледно-коричневого.
- При гарднереллезе выделения обильные, вязкие, пенистые. Имеют серовато-белый цвет, запах испорченной рыбы.
- Трихомонадный – вагинальный секрет обильный, пенится, имеет желтовато-серый или зеленоватый цвет, резкий запах.
- Гонорейный – жидкие обильные выделения с примесями гноя. Запаха не имеют.
- Хламидийный – выделения молочного цвета.
- Вирусный – увеличивается количество влагалищного секрета, но цвет и запах не меняется.
Проявления кольпита во многом зависят от инфекционного агента, вызвавшего воспаление, и тяжести заболевания. На ранних стадиях недуга беременные женщины обычно жалуются на жжение в области наружных половых органов. Позже появляются мутные или кровянистые выделения из влагалища с неприятным запахом. Внешний вид наружных половых органов изменяется: появляется сыпь и отечность.
Дополнительные признаки болезни включают жжение в уретре во время мочеиспускания, общее недомогание и снижение либидо. Нередко воспалительный процесс распространяется на кожу внутренней поверхности бедер.
У некоторых пациенток заболевание протекает бессимптомно, поэтому при подозрении на воспалительный процесс необходимо проводить обследования.
По характеру течения выделяют острый и хронический кольпит. Острая форма патологии сопровождается:
- отечностью и покраснением слизистой влагалища, наружных половых органов;
- жжением, зудом;
- болезненными ощущениями в нижней части живота (боль может быть давящей, ноющей, распирающей);
- обильными патологическими выделениями (слизистыми, слизисто-гнойными, кровянистыми) с неприятным запахом;
- болезненностью при мочеиспускании.
Кольпит часто протекает бессимптомно и уже на поздних стадиях начинают появляться болевые ощущения внизу живота.
Основные признаки болезни:
- неприятные ощущения во влагалище;
- выделения из половых органов. Пенистые, творожные в зависимости от вида вагинита. Разного оттенка от серого до зеленого, при молочнице – белого;
- неприятный запах из влагалища, усиливающийся при занятиях сексом;
- дискомфорт внизу живота;
- жжение, зуд;
- боль при коитусе.
Важно! Коварство кольпита в том, что болевые ощущения и яркие симптомы проявляются слишком поздно. Поэтому нужно регулярно следить за состоянием здоровья и подмечать малейшие изменения
Какие еще заболевания могут иметь аналогичные симптомы при беременности
Кольпит при беременности — это серьезное заболевание, которое может повлиять на здоровье плода и матери. Однако, не все симптомы, которые могут появиться у беременных женщин, являются признаками колпита.
Некоторые другие заболевания, которые могут иметь аналогичные симптомы, включают:
- Молочница — это инфекция, которая вызывается грибком. Ее симптомы могут включать зуд и жжение в районе половых органов, обильное выделение из влагалища, которое может быть белого цвета и иметь неприятный запах.
- Бактериальный вагиноз — это инфекция, которая вызывается бактериями. Ее симптомы могут включать зуд, жжение, неприятный запах и боль во время полового акта.
- Мочевой пузырь — может быть вызван воспалением мочевого пузыря. Его симптомы могут включать частое мочеиспускание, боль при мочеиспускании и боли в нижней части живота.
Все эти заболевания требуют внимательного внимания и лечения во время беременности. Если у вас есть какие-либо симптомы, связанные с колпитом или другими заболеваниями, обязательно обратитесь к врачу.