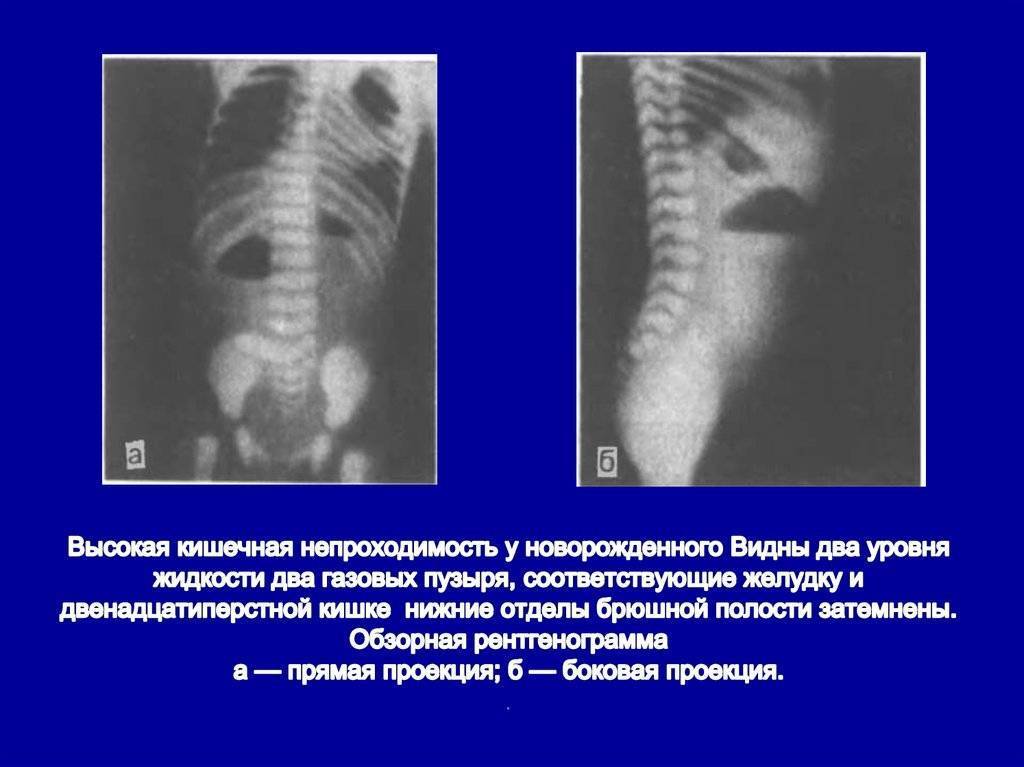
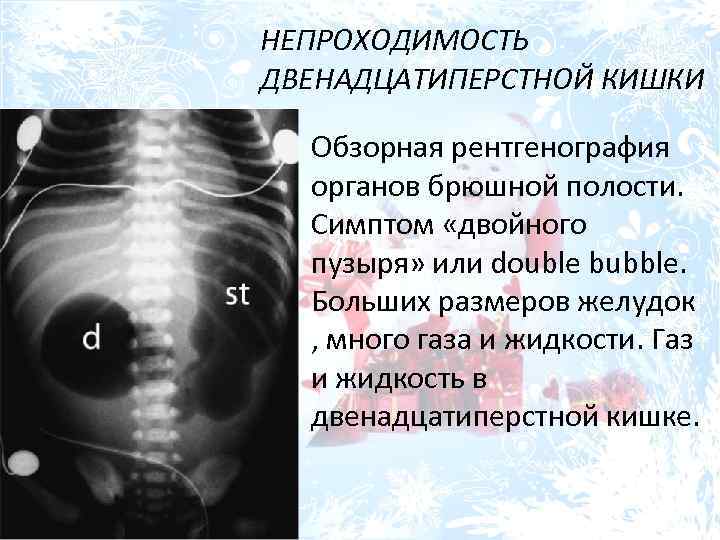
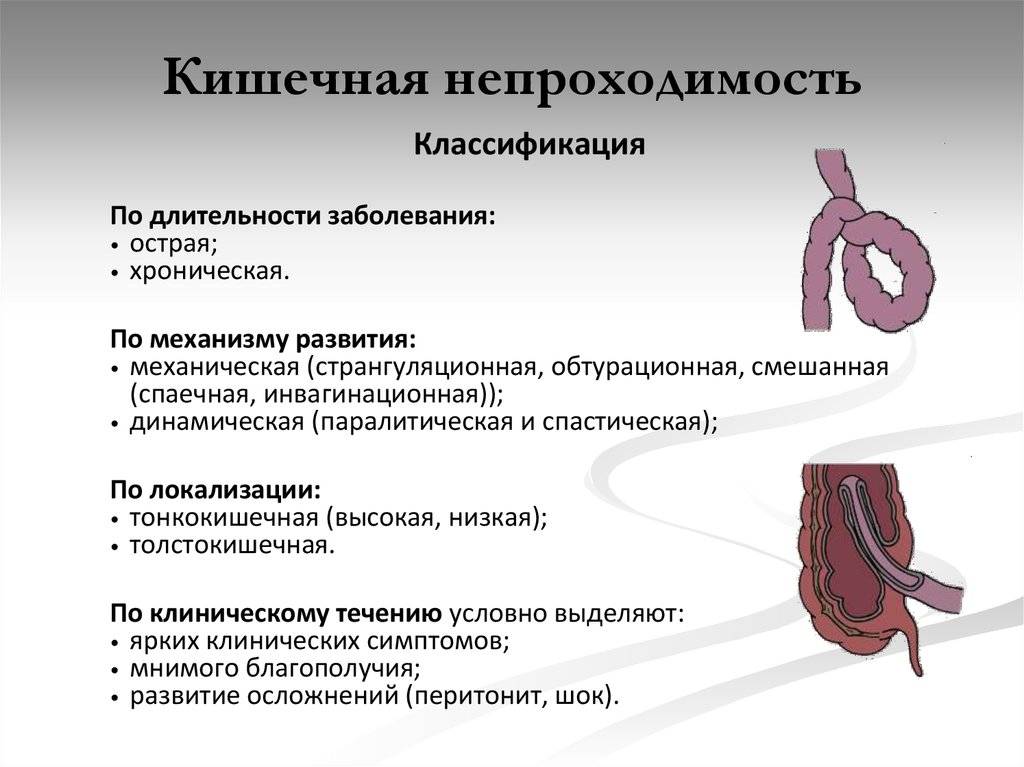
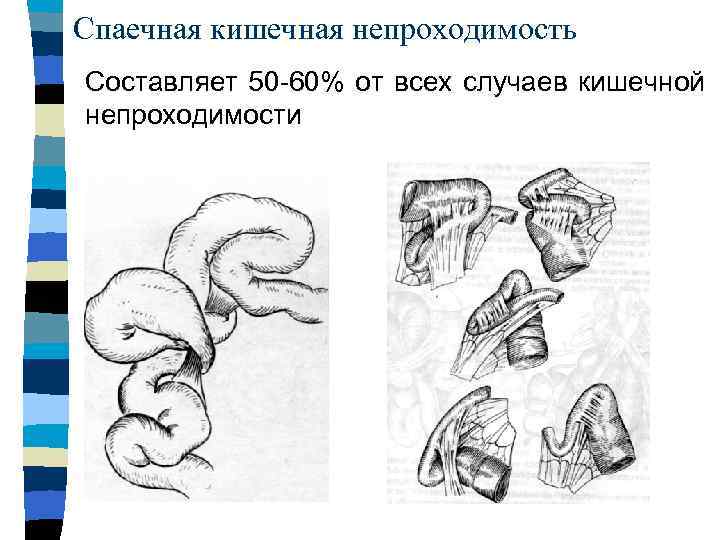
Профилактика
Большинство случаев непроходимости кишечника невозможно предотвратить. Хирургическое удаление опухолей или полипов в кишечнике помогает предотвратить рецидивы, хотя спайки могут образовываться и после операции, становясь ещё одной причиной непроходимости.

Предотвращение некоторых типов кишечных проблем, приводящих к кишечной непроходимости, заключается в обеспечении диеты, включающей достаточное количество клетчатки, которая способствует формированию нормального стула и регулярному опорожнению кишечника.
Профилактическое питание включает:
- продукты с высоким содержанием грубого волокна (цельнозерновой хлеб и злаки);
- яблоки и другие свежие фрукты;
- сушеные фрукты, чернослив;
- свежие сырые овощи;
- бобы и чечевица;
- орехи и семена.
Диагностика кишечной непроходимости у ребёнка зависит от распознавания родственных симптомов.
Важно помнить, что здоровая диета с большим количеством фруктов, овощей, злаков, и употребление достаточного количества воды в течение дня поможет сохранить здоровье кишечника.
Родители должны знать об особенностях работы кишечника ребёнка, и сообщать педиатру о случаях запора, диареи, болей в животе и рвоты, когда это происходит.
Существует много потенциальных причин кишечной непроходимости. Часто этот недуг невозможно предотвратить. Своевременное диагностирование и лечение имеют определяющее значение. Неконтролируемая непроходимость кишечника может быть фатальной.
Причины закупорки слезного канала у ребенка
Слезная железа производит слезу, которая омывает глазное яблоко, а затем направляется в общий проток, который открывается в области нижней носовой раковины. Непроходимость вызывает нарушение регулярного оттока слезы, в результате слезная жидкость начинает застаиваться, что приводит к образованию конкрементов, состоящих из хлорида натрия и других неорганических веществ.
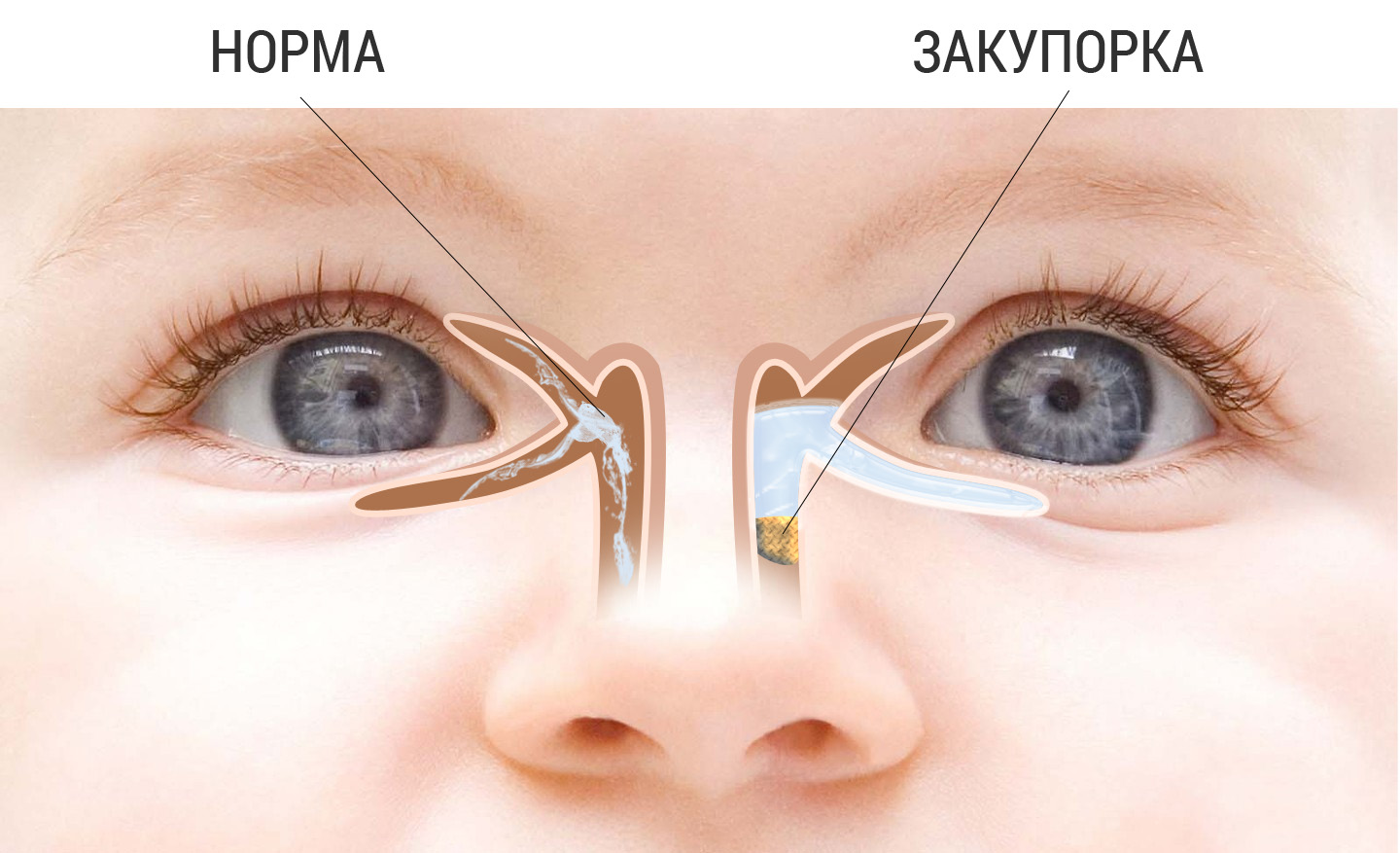
Основные причины непроходимости слезного канала у детей связаны с обтурацией слезоотводящих путей слизистой пробкой. У некоторых новорожденных наблюдается недоразвитие носослезного протока, что приводит к сужению его просвета и способствует застойным процессам.Другие возможные причины заболевания:
врожденные аномалии строения черепа и век;
наличие сопутствующих заболеваний, в том числе расщелины неба и синдрома Дауна;
хронические инфекционные заболевания органа зрения;
развитие конъюнктивита, ринита, создающих благоприятные условия для образования спаечного процесса в области носослезного протока;
травмы костей носа и глазницы, возникающие во время зондирования или промывания;
опухоли костных стенок, слезного мешка и других костей лица;
попадание в слезный проток частиц пыли, косметических средств.
Определить точные причины заболевания должен детский отоларинголог
Важно провести качественный осмотр и назначить комплексную диагностику, которая позволит выявить все этиологические факторы и подобрать максимально эффективное лечение
Причины кишечной непроходимости
Причинами кишечной непроходимости у детей могут быть:
- врожденная патология пищеварительного канала;
- заворот кишки;
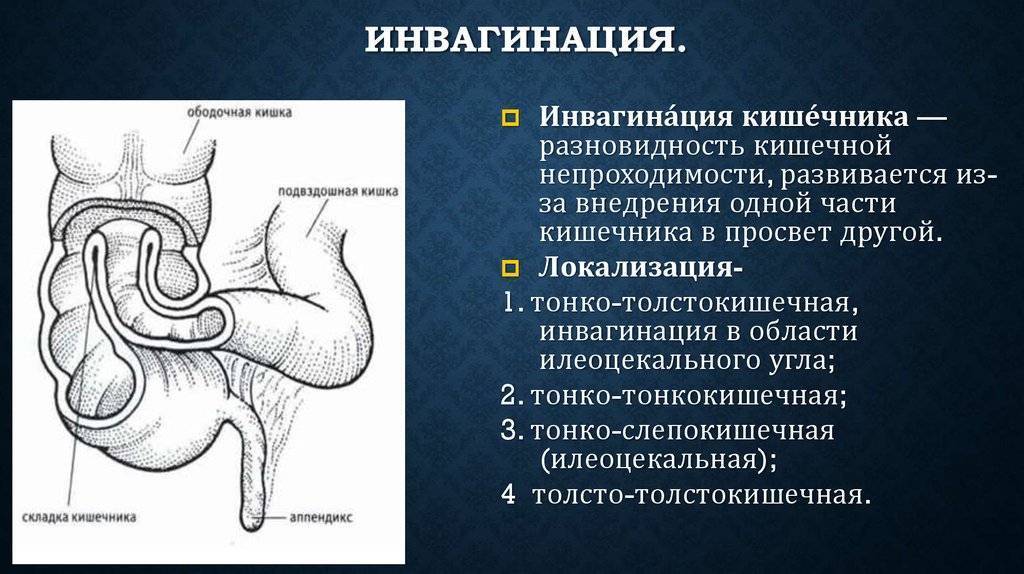
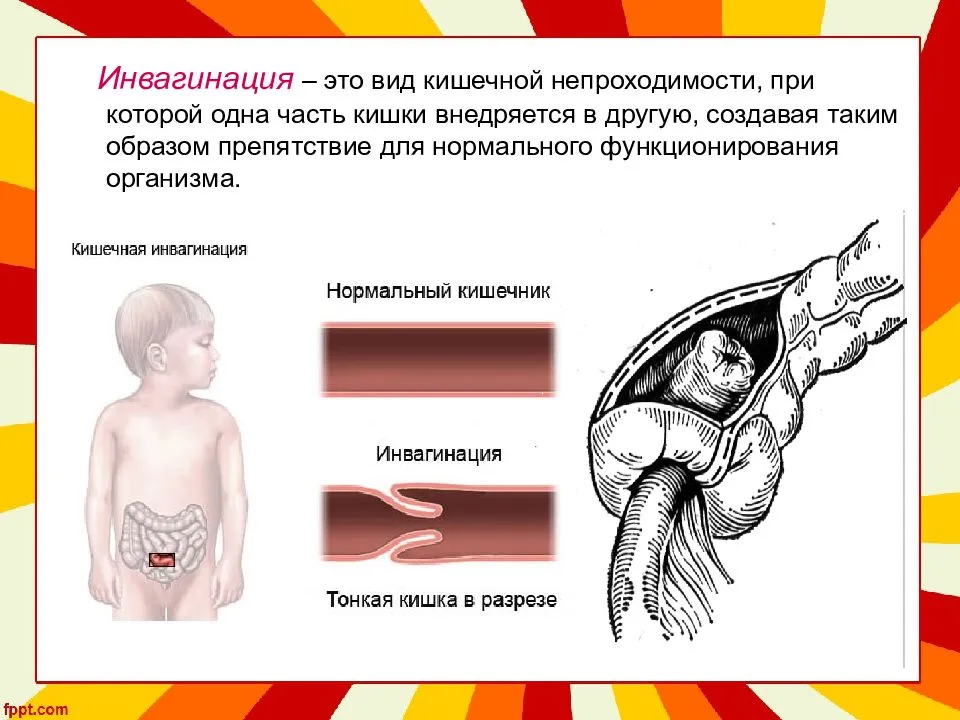
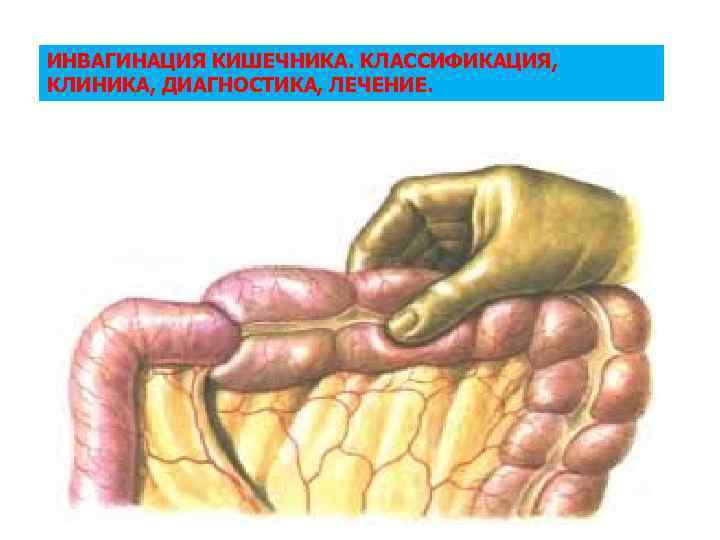
- инвагинация (внедрение одной части кишки в другую с закрытием просвета);
- спайки в брюшной полости;
- опухоли в брюшной полости и в кишечнике;
- копростаз (скопление каловых масс в кишечнике);
- глистная инвазия.
Врожденная кишечная непроходимость связана с пороками развития органов пищеварительного тракта: удлинение участка кишечника (чаще это длинная сигмовидная кишка) или сужение просвета его.
Одним из вариантов врожденного сужения просвета является пилоростеноз: сужение жома на границе желудка и кишечника. Пилоростеноз затрудняет поступление молока в кишечник и уже в первые 2 недели жизни малютки проявляется обильной рвотой в виде фонтана.
У младенцев среди причин возникновения непроходимости могут иметь место индивидуальное нетипичное расположение кишечника или заворот петель его.
У новорожденных может возникать и еще одна форма непроходимости кишечника: мекониальный илеус. Он является вариантом обтурационной непроходимости: просвет кишки перекрыт меконием, каловыми массами новорожденного повышенной вязкости.
Копростаз, или скопление каловых масс в просвете кишечника, может привести к кишечной обтурационной непроходимости и у детей более старшего возраста. Причиной копростаза является снижение тонуса стенки кишечника и нарушение перистальтики. Он может отмечаться и при врожденном дефекте: удлиненной сигмовидной кишке. Копростаз может перекрывать просвет концевого участка тонкого кишечника или толстой кишки.
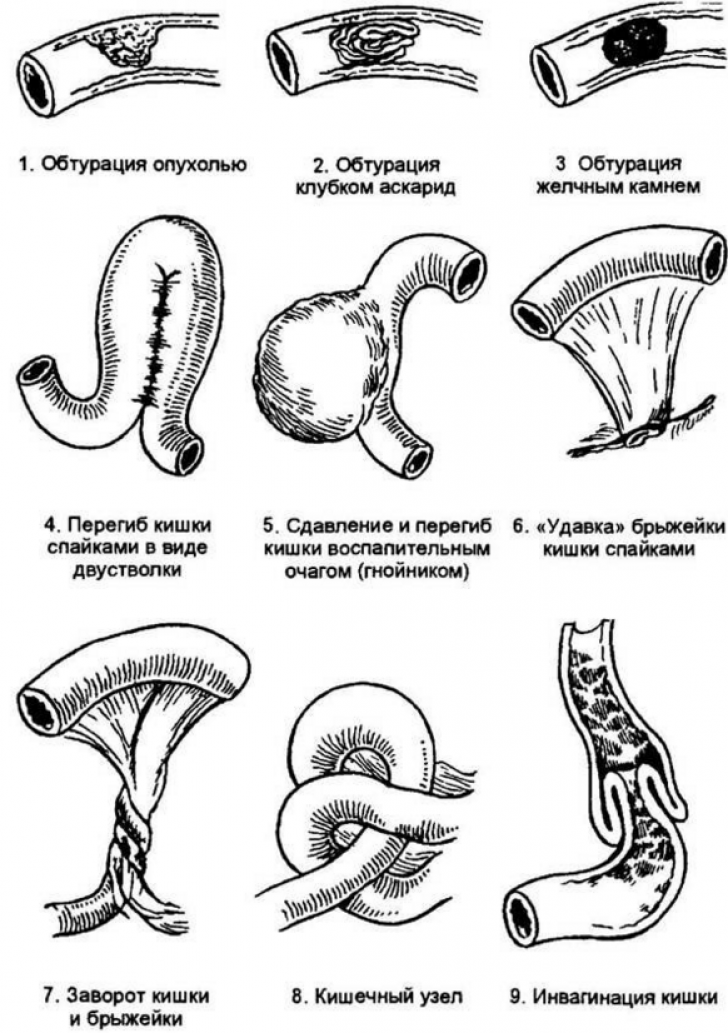
При развитии опухоли в просвете кишечника также постепенно перекрывается просвет – развивается обтурационная непроходимость.
Перекрыть просвет кишки и стать причиной непроходимости могут и глисты: аскариды или другие гельминты. Непроходимость за счет клубка глистов может быть полной и частичной. Помимо закупорки кишечника глистами, непроходимость в этом случае усиливает спазм кишки, вызванный выделяющимися токсинами гельминтов.
Причиной заворота кишки может быть спаечный процесс в брюшной полости после перенесенной хирургической операции. У подвижных, активных детей во время прыжка петля кишечника может заворачиваться за образованную спайку.
У грудничков частой причиной непроходимости кишечника является инвагинация: она возникает тогда, когда участок одной кишки входит в другую кишку. Инвагинация может произойти при заходе тонкой кишки в тонкую, тонкой кишки в толстую или толстой в толстую. Чаще инвагинация возникает у мальчиков во втором полугодии жизни. У детей после года этот вид заболевания встречается редко.
Причиной инвагинации является нарушенная перистальтика (волнообразные сокращения кишки для продвижения ее содержимого). Развивается инвагинация среди полного здоровья. Более склонны к возникновению этой патологии дети с повышенным питанием.
Вызвать нарушение перистальтики могут:
- незрелость пищеварительной системы;
- подвижная толстая кишка;
- ранний прикорм малыша или другие резкие изменения питания;
- кишечная инфекция.
Спайки могут сдавливать кишку и тем самым нарушать ее проходимость. В этом случае говорят о странгуляционной кишечной (спаечной) непроходимости. Она может развиться и в случае сдавливания кишки развивающейся в брюшной полости опухолью.
Одна из частых форм непроходимости у детей – динамическая непроходимость. Она бывает спастической и паралитической. При этом состоянии нет механической преграды в кишечнике. Непроходимость развивается вследствие нарушения моторики (перистальтики) кишечника (парез или паралич стенки кишечника) и развития спазмов. Причиной паралитической формы динамической непроходимости является недостаточный уровень калия в крови.
У грудничков и у новорожденных деток эта функциональная неполноценность пищеварительного тракта может возникать после родовой травмы, на фоне пневмонии, после операции на органах брюшной и грудной полости, при кишечных инфекциях. В старшем возрасте она чаще развивается при тяжелых заболеваниях за счет токсического воздействия (например, при сепсисе) и в послеоперационном периоде.
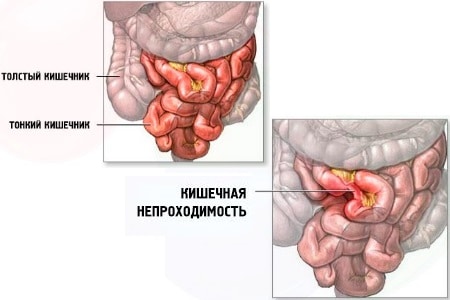
По степени выраженности непроходимость бывает полной и частичной. При частичной непроходимости просвет кишки сужен, но не перекрыт полностью (например, при динамической непроходимости) или же перекрывается каким-либо препятствием, но еще не полностью. Кишка остается частично проходимой для содержимого кишечника.
Кроме того, различают высокую непроходимость (возникает в тонком кишечнике) и низкую (непроходимым является толстый кишечник).
Осложнения и прогнозы для ребенка
Если содержимое кишечника остановлено определенным препятствием, детский организм забирает из просвета кишки больше жидкости, чем положено. Область животика становится болезненной. Кожа на нем натянутая, сухая и блестящая. В дополнение к этому частая рвота вызывает обезвоживание и дисбаланс химических элементов в крови. Это приводит к нарушению сердечного ритма, при отсутствии восстановительных мер – к шоку. Еще одно следствие обезвоживания – почечная недостаточность, системное инфицирование вследствие нарушения работы кишечника.
Прогноз зависит от того, насколько быстро родители обратятся к врачу, правильной диагностики и полноты оказанной медпомощи. Неблагоприятный исход возможен при поздно выявленной патологии, неоперабельных опухолях. При спаечных процессах вероятны рецидивы в будущем.
Хирургическое лечение кишечной непроходимости
При подготовке к операции на кишечнике выполняют аспирацию содержимого желудочно-кишечного тракта через зонд и внутривенную инфузию солевых растворов — для восполнения потерь жидкости и электролитов.
Для обезболивания применяют эндотрахеальный наркоз, затем создают лапаротомический доступ к кишечнику: на передней брюшной стенке выполняют надрез и проводят ревизию органов брюшной полости.
«Типичные» места локализации механических препятствий — печеночный и селезеночный углы ободочной кишки, отверстия диафрагмы, карманы связки Трейца и места локализации внутренних грыж.
Следующим этапом хирургического вмешательства является восстановление пассажа кишечника — разъединение спаек (синехиолизис), расправка перекрута или удаление опухоли (правосторонняя или левосторонняя колэктомия). После устранения причины непроходимости, оценивают жизнеспособность кишки. При обнаружении участков некроза выполняют ее резекцию.
Заключительные этапы операции — декомпрессия кишечника для уменьшения интоксикации, стимуляции его моторики, и наложение швов.
Послеоперационный период
После оперативного лечения пациент поступает в палату интенсивной терапии, где круглосуточно находится под контролем врача и младшего медицинского персонала на протяжении суток после операции.
В первые 3 суток питание вводят парентерально — в виде растворов глюкозы, белковых гидролизатов и аминокислот. На 4 сутки разрешается жидкая пища и питье.
В стационаре пациент проводит 7-10 дней, длительность восстановительного периода составляет 4-6 недель.
Причины непроходимости
Причины непроходимости тонкого кишечника у детей чаще всего могут быть следующие:
- инвагинация, заворот, спайки;
- грыжа.
 Наиболее частыми причинами непроходимости толстого кишечника являются:
Наиболее частыми причинами непроходимости толстого кишечника являются:
- заворот кишок;
- опухоли;
- дивертикулы. Это небольшие мешочки, образующиеся в стенке кишечника, которые могут заполняться продуктами пищеварения и расширяться, блокируя кишечник.
Механическая непроходимость у детей до года может быть возникать из-за инвагинации, заворота и грыжи.
Читайте более подробную информацию врача-педиатра о том, что такое инвагинация кишечника у детей и как её лечить.
Узнай из материала детского доктора о том, почему возникает запор у новорождённого и что делать в таких ситуациях.
Мекониевая непроходимость
Мекониевая кишечная непроходимость у новорождённых – расстройство, при котором меконий (первородный кал) является аномально плотным и волокнистым, а не сбором слизи и жёлчи, который обычно легко выходит. Аномальный меконий блокирует кишечник и должен быть удалён при помощи клизмы или хирургической операции.
Это обусловлено дефицитом трипсина и других ферментов пищеварения, продуцируемых в поджелудочной железе. Также это один из ранних признаков развития у младенца кистозного фиброза. Инвагинация обычно следует за инфекцией, которая вызывает увеличение размера лимфатического узла в кишечнике, действующего, как точка складывания при инвагинации.
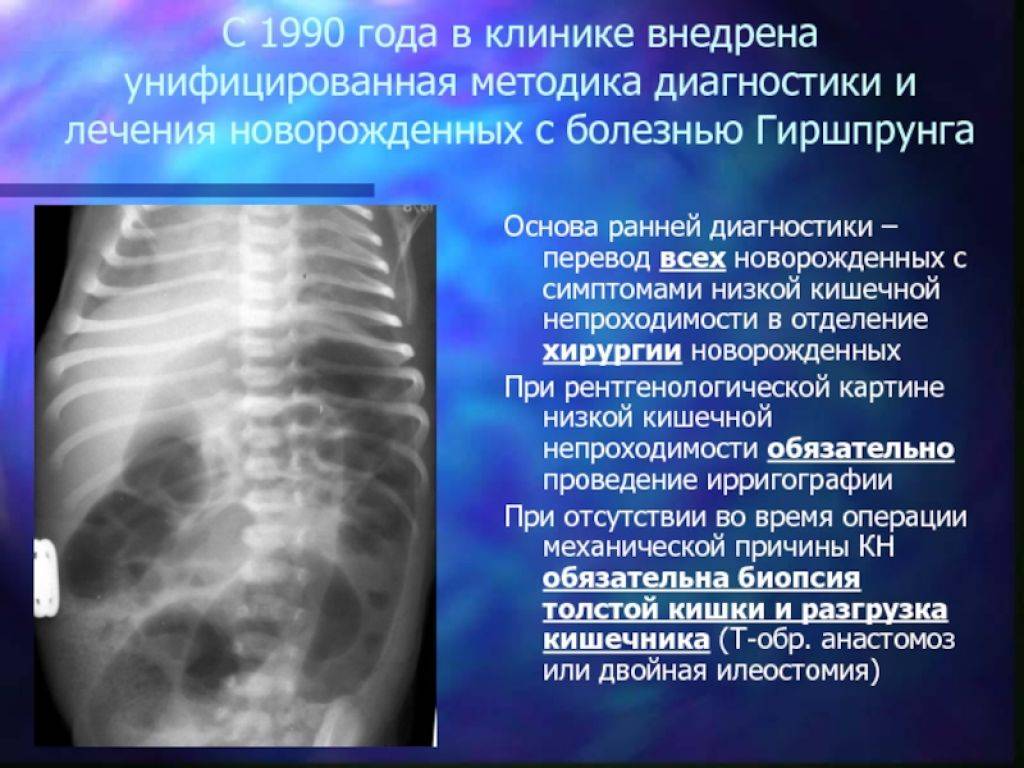
Болезнь Гиршпрунга
Болезнь Гиршпрунга (врождённый мегаколон), возможно, связанная с мекониевой непроходимостью, представляет собой расстройство моторики, которое встречается у 25 процентов новорождённых с динамической кишечной непроходимостью, хотя симптомы могут развиваться только в позднем младенчестве или в детском возрасте, что задерживает диагностику.
У детей с болезнью Гиршпрунга отсутствуют нервные клетки (ганглии) в стенках толстого кишечника. Это серьёзно сказывается на волнообразных движениях, которые продвигают переваренную пищу. В большинстве случаев у детей с этим заболеванием первым признаком является отсутствие стула с меконием в первые двое суток после рождения.
От рождения до двух лет у этих малышей будут развиваться другие признаки, такие как хронический запор, периодический водянистый стул в незначительном количестве, растянутый живот, плохой аппетит, рвота, плохой набор массы тела и задержка развития. Большинству детей потребуется операция для удаления поражённой части толстого кишечника.
Хирургическое вмешательство может быть осуществлено в возрасте полугода, или сразу после постановки правильного диагноза у ребёнка более старшего возраста.
Симптомы могут быть устранены, как минимум, в 90 процентах случаев, родившихся с болезнью Гиршпрунга. Болезнь иногда связана с другими врождёнными состояниями, например, с синдромом Дауна.
Заворот кишок
Заворот кишок — это самоскручивание тонкого или толстого кишечника (мальротация). Заворот толстого кишечника редко возникает у маленьких детей. Это обычно происходит в сигмовидной кишке – нижнем отделе толстого кишечника.
Дуоденальный затвор
Дуоденальный затвор появляется при скручивании двенадцатиперстной кишки — отдела кишечника, который соединяет желудок и тонкую кишку. Скручивание любой части кишечника прерывает подачу крови в петлю кишечника (удушение), уменьшая поток кислорода в тканях (ишемию) и приводя к гибели тканей кишечника (гангрене).
Удушение происходит примерно в 25 % случаев непроходимости кишечника и является серьёзным заболеванием, прогрессирующим до гангрены в течение полусуток.
Инвагинация
Инвагинация — это состояние, когда кишечник складывается сам в себя, наподобие радиоантенны. Инвагинация — наиболее частая причина кишечной непроходимости у детей от трёх месяцев до шестилетнего возраста.
Спайки и грыжи
Грыжи также могут блокировать часть кишечника и перекрывать прохождение пищи.
Врождённые или постхирургические спайки также приводят к кишечной непроходимости у детей. Спайки представляют собой полоски фиброзной ткани, которые соединяются друг с другом, или с органами брюшной полости и петлями кишечника. Таким образом сужается пространство между стенками кишечника, и, зажимая части кишки, блокируется проход пищи.
У взрослых спайки чаще всего вызваны хирургическим вмешательством. У детей, которые подвергались операциям на животе, может также развиваться спаечная кишечная непроходимость. Неизвестно точно, что вызывает аномальный рост фиброзной ткани при врождённых спайках.
Основные признаки
У грудничков до 1 года
Если родители ребенка заметили, что их поведение изменилось и есть какие-либо признаки того, что ребенок болен, то следует отметить следующий список симптомов, характеризующих пневмонию.
Клиническая картина может незначительно отличаться в разных возрастных группах.
Температура и кашель
Температура тела младенца или годовалого ребенка невысокая, это может быть одним из первых симптомов. Он может составлять от 37,1 до 37,5 градусов.
Хотя температура тела у ребенка не такая высокая, как принято считать при тяжелых инфекционных заболеваниях, это не свидетельствует о тяжести заболевания. Также у ребенка появляется кашель, который появляется приступами.
Особенности дыхательной системы
Характерный симптом пневмонии — учащенное дыхание, которое рассчитывается исходя из количества вдохов в минуту:
- У детей до 2 месяцев нормальным считается 50 вдохов. Если ребенок дышит на 60 вдохах, это признак пневмонии.
- С 2-х месячного возраста до 1-летнего возраста норма составляет 25-40 вдохов, превышение этой нормы более чем в 50 раз.
- У детей старше 1 года частота вдохов 40 в минуту является ненормальной.
Помимо того, что при развитии пневмонии наблюдается одышка, у ребенка может быть мокрота. Если кашель влажный, мокрота чаще всего может быть белого, желтого или зеленого цвета. Мокрота содержит гной, смесь гноя и слизи.
Изменения обычного рельефа кожи в области легких также можно обнаружить при дыхании. Когда ребенок дышит, кожа натягивается между ребрами в области больного легкого.
Носогубный треугольник
Наиболее характерный симптом пневмонии у грудничков — это появление синеватого налета на коже между верхней губой и носом ребенка.
Этот знак произносится при кормлении грудью.
Если дыхательная недостаточность слишком тяжелая, происходит небольшое посинение кожи.не только на носогубном треугольнике, но и на остальном теле ребенка.
У детей 2-3 лет
Если у ребенка старше двух лет появляются следующие симптомы, рекомендуется как можно скорее обратиться к врачу или вызвать скорую помощь для более детального обследования состояния ребенка. Лечение в домашних условиях не рекомендуется.
Жар и кашель
Первый симптом, характеризующий клиническую картину пневмонии, — это появление сильного кашля
На это стоит обратить особое внимание, если ваш ребенок переболел гриппом или острой респираторной инфекцией. Если в течение 3-5 дней после начала лечения улучшение не наступило, вероятно, у вас развилась пневмония. Если при лечении острых респираторных инфекций наблюдается заметное улучшение вашего здоровья, но затем резко поднялась температура и начались приступы кашля, это может быть признаком пневмонии или других осложнений
Если при лечении острых респираторных инфекций наблюдается заметное улучшение вашего здоровья, но затем резко поднялась температура и начались приступы кашля, это может быть признаком пневмонии или других осложнений.
Температура тела сначала часто бывает низкой, но со временем может достигать 39 градусов. Если лихорадка держится четыре дня и более, а использование жаропонижающих средств, таких как парацетамол, панадол или тайленол, неэффективно, вам следует как можно скорее вызвать скорую помощь.
Одышка
Одышка у детей определяется следующим образом:
- в возрасте от 1 года до 3 лет норма 25-35 вдохов;
- До 6 лет норма — 25 вдохов.
Превышение указанного числа в 10 и более раз считается ненормальным.
Симптоматические проявления
Как уже было сказано ранее, симптомы заболевания проявляются резко, и зачастую родители могут назвать не только день, но и время начала развития болезни.
Итак, основные симптомы, с которыми сталкиваются родители детей с кишечной непроходимостью:
- резкая и очень сильная боль в животе у ребенка схваткообразного характера;
- сильная тошнота;
- присутствие рвоты;
- полный отказ ребенка от еды;
- возможно отсутствие стула;
- проявление метеоризма;
- заметное вздутие живота.

Стоит напомнить о том, что возникающие болевые ощущения могут быть настолько сильными, что ребенок просто не в состоянии их вытерпеть, и он начинает кричать. Если ребенок очень маленький и не может выразить свое состояние словами, родители замечают его сильное беспокойство. Малыш постоянно крутится, пытаясь занять такое положение тела, при котором боль немного бы стихла.
По некоторым явным симптомам можно определить точный вид кишечной непроходимости. Если закупорка образовалась ближе к желудку, рвота проявится моментально и будет она очень интенсивной.
Если проблема возникла в толстом кишечнике, рвота, как правило, у малыша не проявляется, а основными сопроводительными признаками будут:
- сильное вздутие живота;
- мучающие ребенка позывы в туалет.
Всем этим симптомам, естественно, сопутствует громкий плач ребенка.
При инвагинации из прямой кишки может выступать кровь, а связано это с тем, что орган этот раздражается и повреждаются его ткани.
Если вовремя не вызвать врача при наблюдении подобных признаков и не оказать первую медицинскую помощь, возможно очень скорое развитие некроза кишечника. Хоть болевые ощущения при этом в некоторой степени и уменьшаются, но общее состояние детей при этом резко ухудшается. Вероятность смертельного исхода при этом очень и очень высокая.
Кишечная непроходимость у детей – заболевание, которое не заметить просто невозможно. Симптомы болезни всегда ярко выражены, и любой родитель их заприметит и в состоянии распознать.

Почему развивается непроходимость кишечника?
В первом случае понятно, что ребенок появляется на свет с проблемой. Во втором – заболевание развивается через некоторое время под влиянием разных факторов, которые делятся на функциональные и механические.
Число механических факторов составляют:
- гематомы;
- глистные инвазии;
- заворот кишечника;
- уменьшение просвета кишки;
- неправильное строение брюшины;
- воспалительные процессы в тракте и пр.
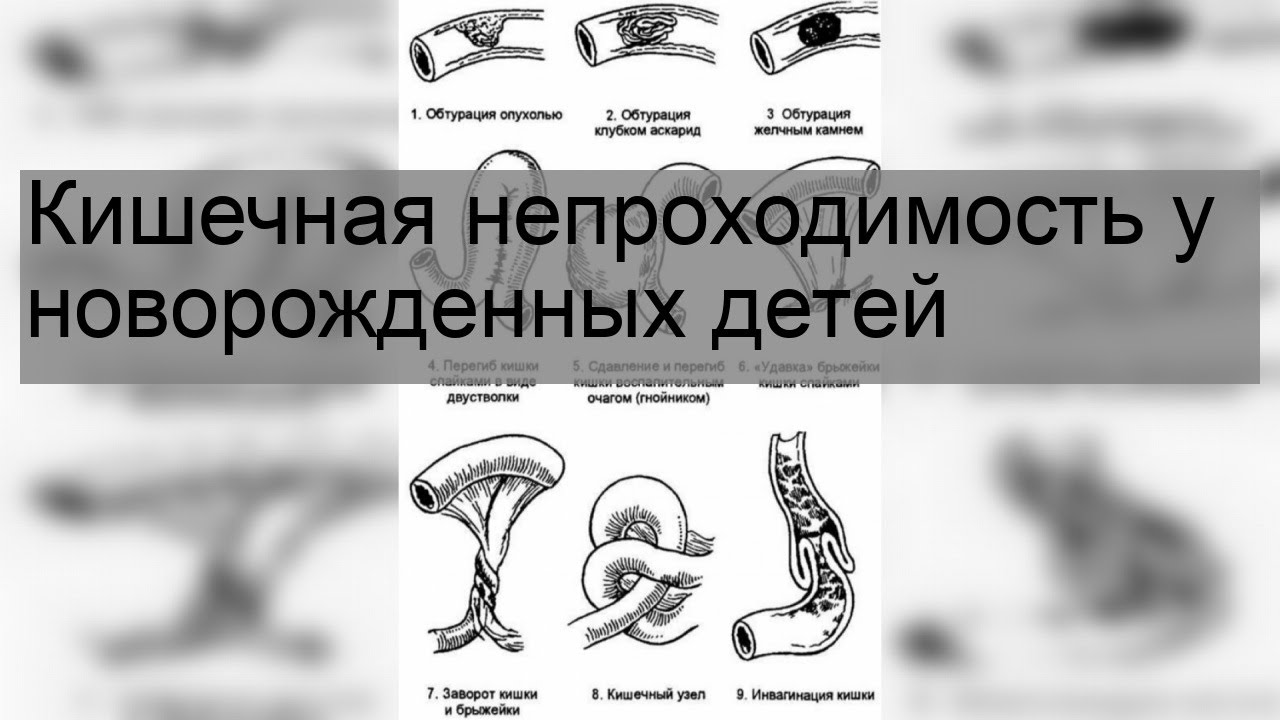
Механическая атрезия классифицируется как:
Педиатр Комаровский к функциональным факторам причисляет такие патологические состояния, как: спазмы и паралитические явления, болезнь Гиршпрунга и сбои в моторике кишечника.
Симптомы инвагинации кишечника
Симптомы непроходимости кишечника
Родители детей до года обычно уже знают, как их малыши ведут себя в нормальном состоянии. Обычно детишки часто ходят в туалет по-большому, активны, улыбаются. Первым тревожным симптомом становится нервное и раздраженное состояние ребенка. Кроха чувствует дискомфорт, а позже и сильную боль, но не понимает, что с ним происходит. Какие же еще симптомы сопровождают эту страшную болезнь:

- Задержка стула, сопровождаемая и застоем газов.
- Тошнота и рвота, которые зачастую возникают через 15–20 минут после кормления.
- Ребенок кажется беспокойным, но при этом старается минимизировать свои движения.
- У малыша повышается потоотделение, а кожа становится бледной.
Врачи советуют не медлить, поскольку консервативная терапия возможна лишь в первые 12 часов после появления тревожных симптомов. Как только у ребенка появляется хотя бы один из перечисленных признаков, нужно бить тревогу. Если кроху тошнит, не нужно пытаться кормить его насильно, поскольку это не принесет никаких результатов. Специалисты советуют сразу же пройти обследование, поскольку обезболивающие и народные рецепты здесь будут бесполезны.
Симптоматика
Симптомы непроходимости кишечника у грудничка могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
- Ранний и постоянный симптом заболевания — болевой синдром. Он может появиться внезапно, без каких-либо предвестников, в любое время дня. Иногда живот начинает болеть после сильной физической нагрузки или переедания. Если заболевание возникает из-за закупорки кишечника опухолью, могут проявляться предшествующие признаки: периодическое вздутие живота, слизь и/или кровь в кале, чередование запоров с поносами. Боль в этом случае возникает без четкой локализации. Странгуляционная (возникающая вследствие сдавливания) острая кишечная непроходимость у детей характеризуется выраженным, постоянным болевым синдромом, периодически он усиливается до непереносимого. Период мнимого благополучия наступает в случае некроза ущемленного участка кишечника— боль уменьшается и даже может исчезнуть. При паралитической непроходимости болевые ощущения постоянные, не интенсивные, распирающие, при спастической чаще приступообразные, но не интенсивные.
- Задержка стула и газов — обязательный признак непроходимости. При условии инвагинации можно наблюдать выделение слизи с кровью («малиновое желе»).
- В 50-60% случаев возникает рвота, обычно совместно с тошнотой. Вначале рвота рефлекторная, ранее съеденной пищей, возникает на высоте болевого синдрома. По мере прогрессирования интоксикации она становится более обильной, включает кишечное содержимое.
- Вздутие живота равномерное или асимметричное. При высоких формах непроходимости живот может не вздуваться.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость кишечника возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную кишечную непроходимость, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Причины возникновения
Многие этиологические факторы способны провоцировать формирование заболевания. К самым распространенным из них относят:
- Врожденные аномалии развития пищеварительной трубки.
- Воспалительные процессы как в кишечнике, так и за его пределами.
- Заглатывание ребенком инородных предметов.
- Нарушение перистальтики вследствие неправильного или нерегулярного кормления.
- Инфекционные и инвазионные заболевания.
- Возникновение грыж и новообразований в брюшной полости.
Патологии принято дифференцировать по отделам пищеварительного тракта. Полный агенезис желудка встречается редко, чаще диагностируется врожденное уменьшение размеров органа. Параллельно с этой проблемой выявляется также расширение эзофагуса. Это предрасполагает к формированию дивертикула в дальнейшем. Атрезия желудка составляет менее 1% от всех внутриутробных патологий ЖКТ.
Поражения, локализующиеся в двенадцатиперстной кишке, встречаются чаще. Они могут быть ассоциированы и с другими аномалиями. У многих пациентов атрезия данного участка пищеварительной трубки диагностируется вместе с пороками сердца. Существует также зависимость выявления непроходимости этого отдела ЖКТ с синдромом Дауна у детей.
К числу основных причин патологий тонкой и тощей кишок относят ишемические процессы во время внутриутробного развития. При данной форме расстройства диагностируется также расширение более проксимальных участков пищеварительного тракта. Существует и связь патологий этих отделов с атрезией толстого кишечника, которая также возникает из-за нарушения нормального кровоснабжения еще до рождения ребенка. При этом до 20% диагностируемых случаев непроходимости у малышей связаны с закупоркой меконием – первыми фекалиями.
Классификация
В основу классификации кишечной непроходимости положены различные факторы. Соответственно, выбирается та или иная лечебная тактика.
В зависимости от причины патологического состояния, различают следующие виды заболевания:
Динамическая кишечная непроходимость (вследствие спазма или, наоборот, снижения тонуса кишечной стенки).
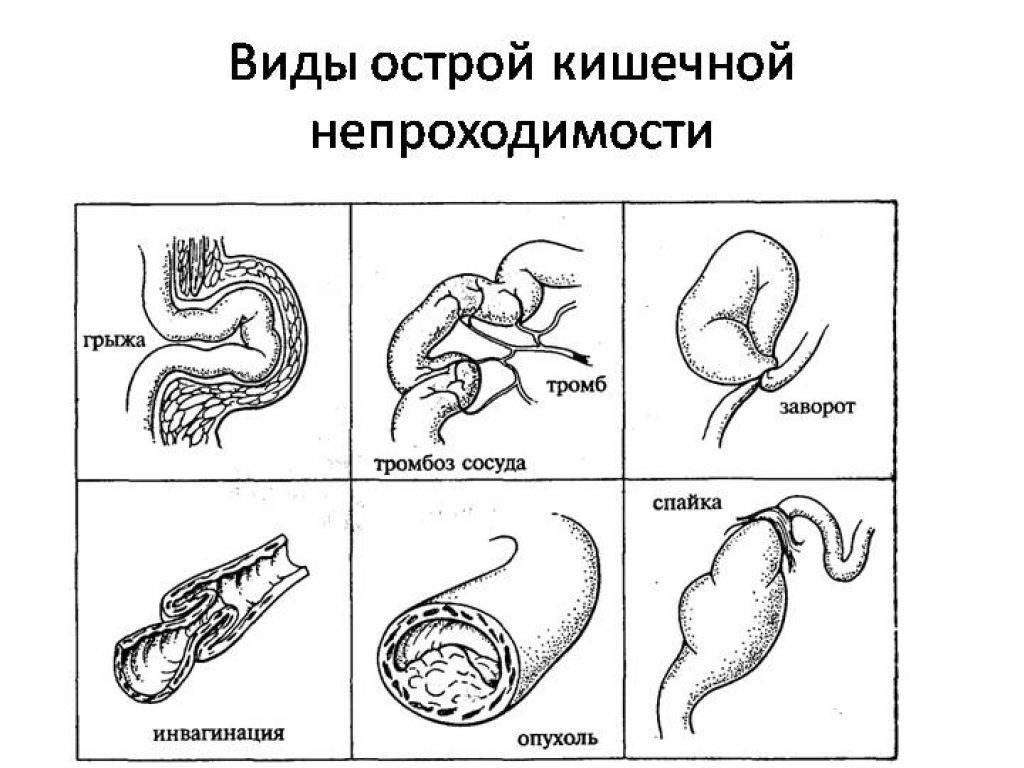
Механическая, которая делится на формы:
- странгуляционную;
- обтурационную;
- ишемическую (сосудистую);
- смешанную.
По уровню локализации процесса выделяют следующие варианты непроходимости:
- высокую тонкокишечную;
- низкую тонкокишечную;
- толстокишечную.
По степени выраженности:
- частичная;
- полная.
По клиническим признакам:
- острое;
- подострое;
- хроническое течение.
Стадии кишечной непроходимости:
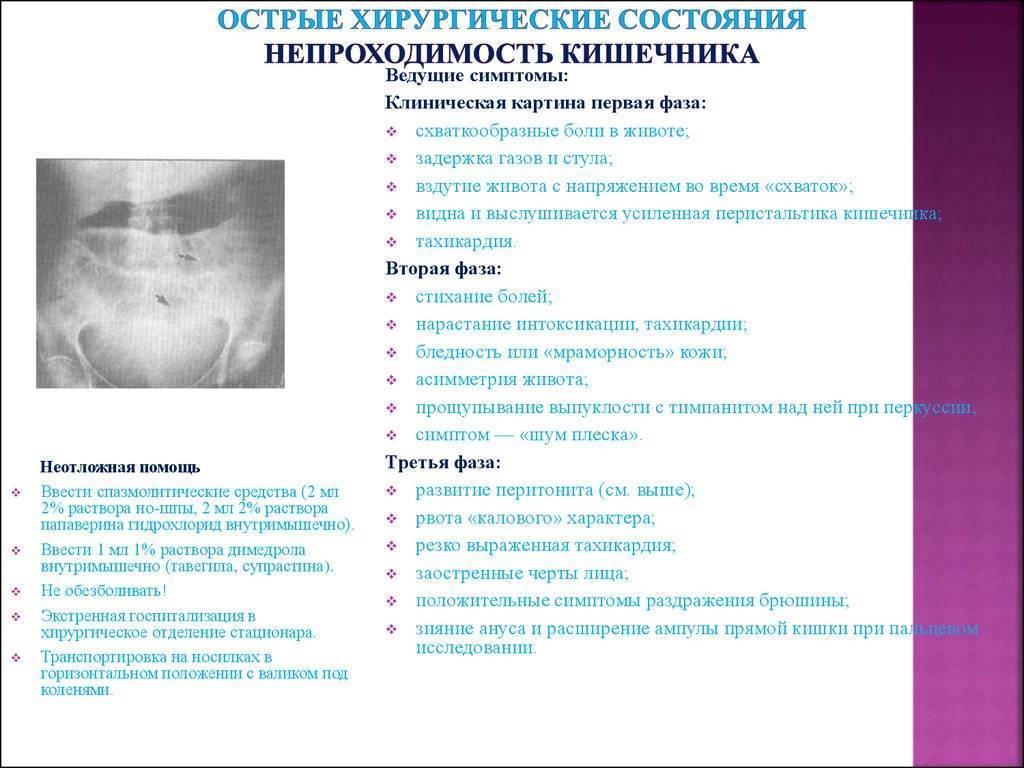
- Стадия “илеусного крика” не зря носит такое название. Она характеризуется выраженной болью в животе и длится 2-12 часов.
- Интоксикация — период «светлого» промежутка, когда болевой синдром стихает и ослабляется кишечная перистальтика. Ощущение улучшения самочувствия обманчиво. Клиника характеризуется вздутием, асимметрией живота, отсутствием стула и газов.
- Терминальная стадия характеризуется нарушением кровообращения и развитием перитонита (воспаления брюшины). Наступает обычно через 36 часов после начала заболевания.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели1:
- наличие пороков бронхов или присутствие в бронхах густой и вязкой мокроты;
- положительные результаты потового теста;
- наличие ферментной недостаточности поджелудочной железы;
- случаи муковисцидоза в семье.
Стадии развития патологии
Стоит рассмотреть этапы заболевания. Согласно медицинской практике, у него имеются три стадии:
- Начальная стадия болезни продолжается по времени около 3-12 часов, и обычно она сопровождается болью в области живота, сильным урчанием и метеоризмом.
- Продолжительность промежуточной стадии заболевания занимает около 13-36 часов. Больной ощущает некоторое облегчение состояния, но это всего лишь мнимое ощущение. В этот период происходит интоксикация детского организма и частичное его обезвоживание.
- Терминальная – это третья стадия болезни, которая наступает через двое суток после начала развития заболевания. Состояние больного резко ухудшается. Проявляются все симптомы обезвоживания организма, возможно поражение других внутренних органов.
Виды непроходимости и их характеристика
У ребенка можно выделить следующие разновидности кишечной непроходимости:
- По течению: острая и хроническая. У детей чаще возникает острая форма.
- По механизму возникновения: механическая или динамическая.
- По клинической картине: полная или частичная.
- По уровню затруднения прохождения: высокая или низкая.
- По происхождению: приобретенная кишечная непроходимость или врожденная.
Острая непроходимость у ребенка развивается вследствие длительного воспалительного процесса в стенке кишечника или его брыжейки. Хроническая форма развивается на протяжении недель или месяцев. Затем она приобретает острое течение, а симптомы становятся более выраженными.
Механическая и динамическая формы говорят о том, что имеет место приобретенная кишечная непроходимость. Механическая форма у детей возникает в результате формирования препятствия для продвижения каловых масс. Эту форму делят на странгуляционную (нарушение питания кишечной стенки), обтурационную (закупоривание просвета кишки или сдавливание снаружи грыжами, инородными телами, спайками, желчными камнями), смешанную. Динамическая форма характеризуется ослаблением перистальтики кишечника. Она может быть спастической (тонус стенки повышен) или паралитической (тонус значительно снижен). Такая непроходимость у детей может возникнуть вследствие инфекционного процесса, почечной недостаточности, тромба в брюшной полости.
Врождённая кишечная непроходимость является следствием нарушения развития желудочно-кишечного тракта. Так как это происходит во внутриутробном периоде, то у родившегося малыша уже могут быть симптомы заболевания. Приобретенная форма встречается значительно чаще и связана в большинстве случаев со слабостью кишечника. Запоры в этом случае обуславливает либо спаечная болезнь, либо инвагинация одной петли кишечника в другую. Спаечная болезнь встречается гораздо чаще, чем другие приобретенные причины непроходимости у ребенка.
Полная непроходимость у детей опасна для жизни и требует незамедлительного лечения. Поэтому если появились первые симптомы, нужно обратиться к врачу. Частичная форма связана с нарушением тонуса кишечной стенки.
Высокая форма у ребенка характеризуется проблемами на уровне тонкой кишки и требует хирургического лечения. Ее причиной чаще всего служит спаечная болезнь. Низкая непроходимость связана с нарушением движения каловых масс в толстом отделе кишечника.
Терапия патологии
Если у ребенка наблюдаются вышеперечисленные симптомы, то нужно немедленно обратиться к врачу.
Непроходимость кишечника у детей может повлечь за собой серьезные последствия, включая смерть ребенка.
Самолечением в таких случаях заниматься не нужно – требуется лечение под наблюдением опытного врача.
В клинику или больницу следует обратиться как можно скорее, в некоторых случаях может потребоваться консультация хирурга.
При завороте кишки ее пытаются расправить воздухом, который запускают в задний проход ребенка.
Чтобы быть уверенным, что кишечник принял нормальное состояние, малыша оставляют в больнице для дальнейших наблюдений. Позже ребенку вводят бариевую взвесь в кишечник.
Если кишка приняла нормальное состояние, то взвесь примерно через три часа выйдет вместе с фекалиями.
Кишечник можно расправить таким способом, если обратиться за помощью и начать лечение не позже суток с начала появления первых симптомов.
Если непроходимость вызвана клубком глистов в просвете кишки, то сначала пробуют снять с кишки спазм.
В некоторых случаях, если этот способ не сработал, кишку разрезают и достают гельминтов с последующим зашиванием.
Динамическая непроходимость требует лечение более длительное и серьезное, а также обязательную госпитализацию.
Ребенку делают различные виды клизм, восполняют нехватку калия в организме, вкалывают «Прозерин» и ставят капельницы с различными гипертоническими растворами.
Кроме того, лечение динамической непроходимости предполагает введение в желудок зонда и дальнейшие процедуры очищения кишечника.
Спаечная непроходимость кишечника наиболее опасна. В данном случае без оперативного вмешательства не обойтись.
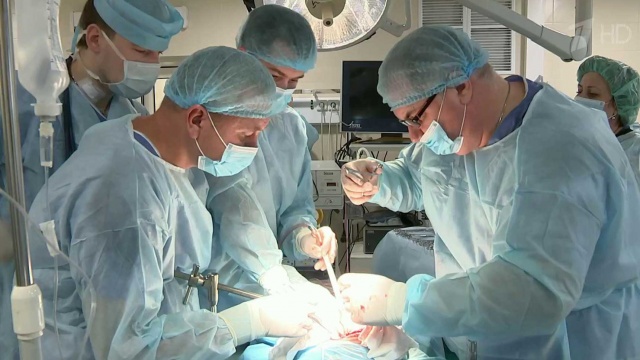
Если родители поздно обратились в больницу, то кишечник может быть с первыми симптомами некроза. Тогда омертвевшую часть кишечника приходится удалять.
При перитоните лечение включает в себя различные витамины, обезболивающее и средства, направленные на общее укрепление организма.
При кишечной непроходимости важно очень быстро распознать признаки и симптомы патологии, а затем вовремя начать лечение. Если первые симптомы непроходимости проявляются еще в роддоме, то тогда ребенку делают промывание желудка, ставят различные капельницы
Если первые симптомы непроходимости проявляются еще в роддоме, то тогда ребенку делают промывание желудка, ставят различные капельницы.
В случае ухудшения состояния обязательно прибегают к оперативному методу.
Если наблюдается замедление процесса выделения кала или его полное прекращение, врачи говорят, что диагностирована кишечная непроходимость у детей. Заболевание – сложное и многопричинное. Нарушение вызывают врожденные пороки развития кишечного отдела, двигательная дисфункция органа, растущие новообразования. Патология требует немедленного медвмешательства, т. к. высок риск развития тяжелых последствий вплоть до смерти ребенка или новорожденного. Недуг лечится медикаментозно, диетотерапией, хирургически.