Как выбирать детскую смесь при аллергии: алгоритм действий
По статистике ВОЗ приблизительно у 1% малышей, находящихся на грудном вскармливании, в первые месяцы жизни встречается аллергия на белок коровьего молока. Для детей-искусственников, этот показатель еще выше, и составляет 2-7%. Если же у новорожденного диагностирован атопический дерматит, то вероятность развития аллергии к животному белку – 85 – 90%. И это не просто цифры – за каждой из них стоят бессонные ночи и отчаянье молодой мамы, перед которой стоит самый сложный в эти дни вопрос: «чем же кормить кроху?».
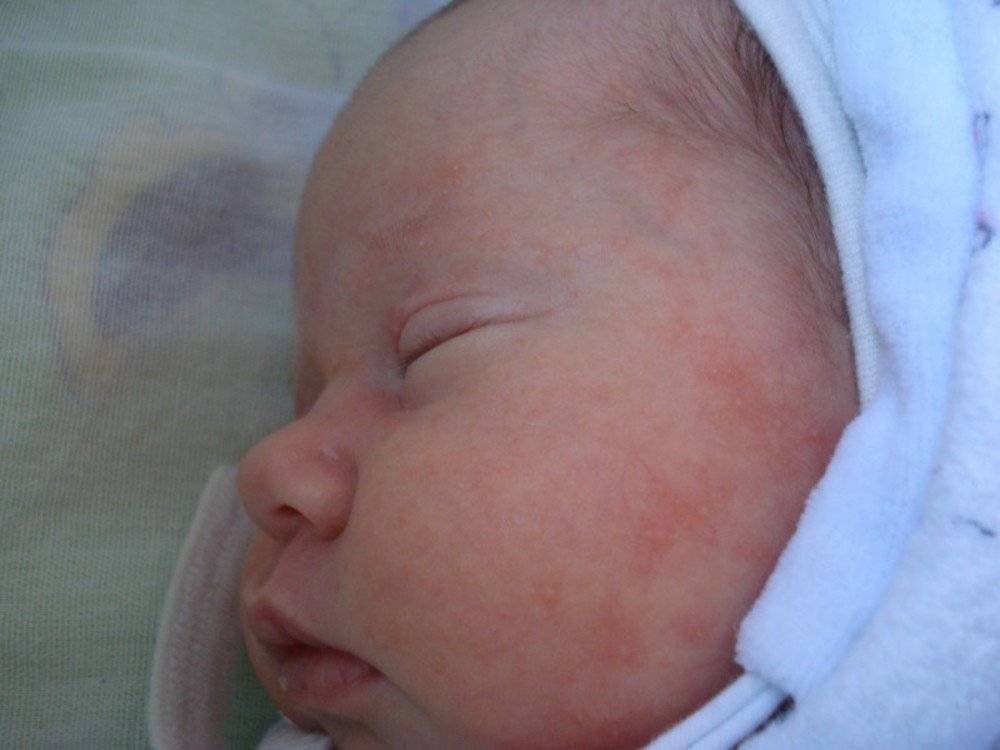
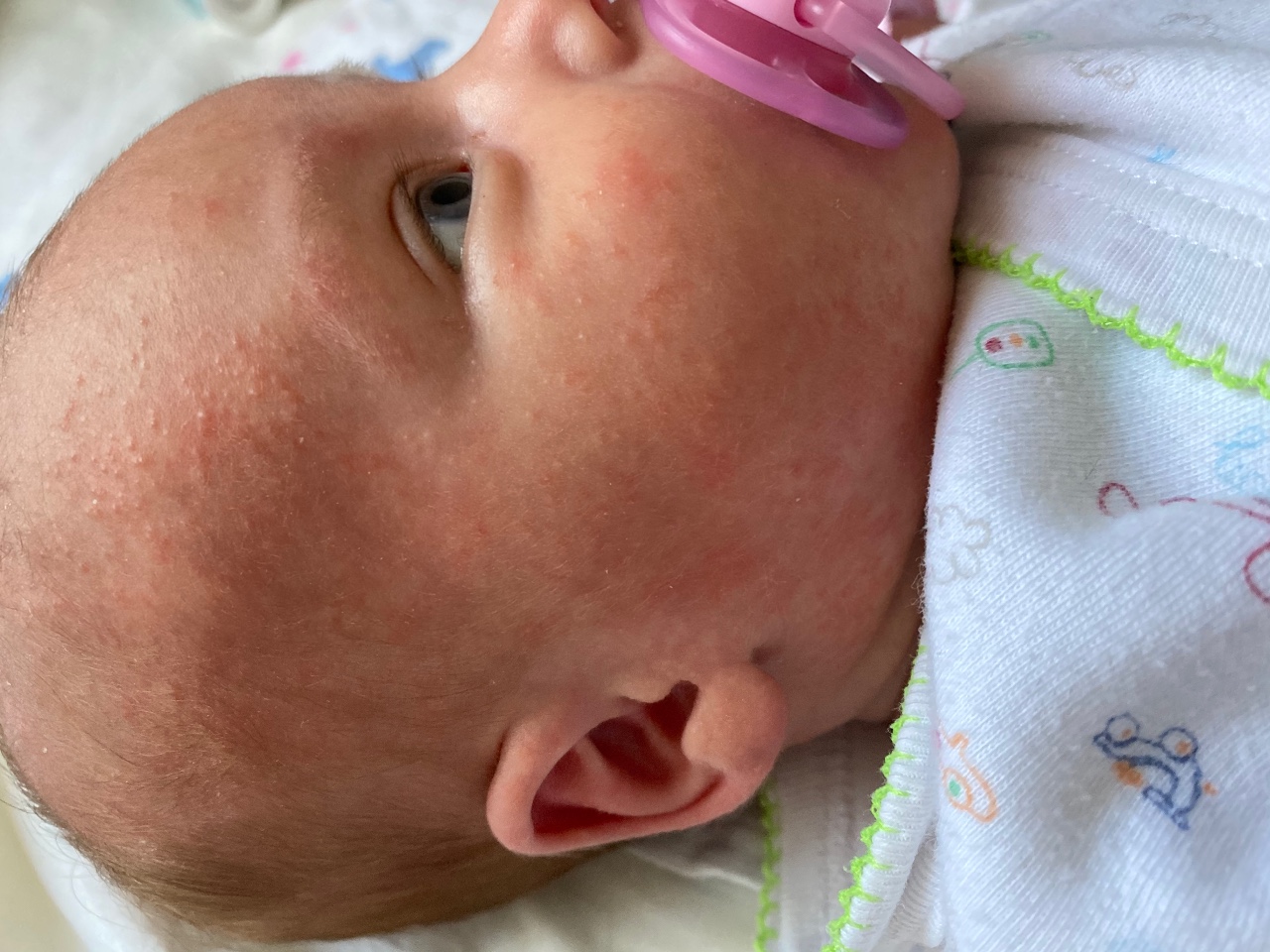
Признаки аллергии у грудничка на молочную смесь
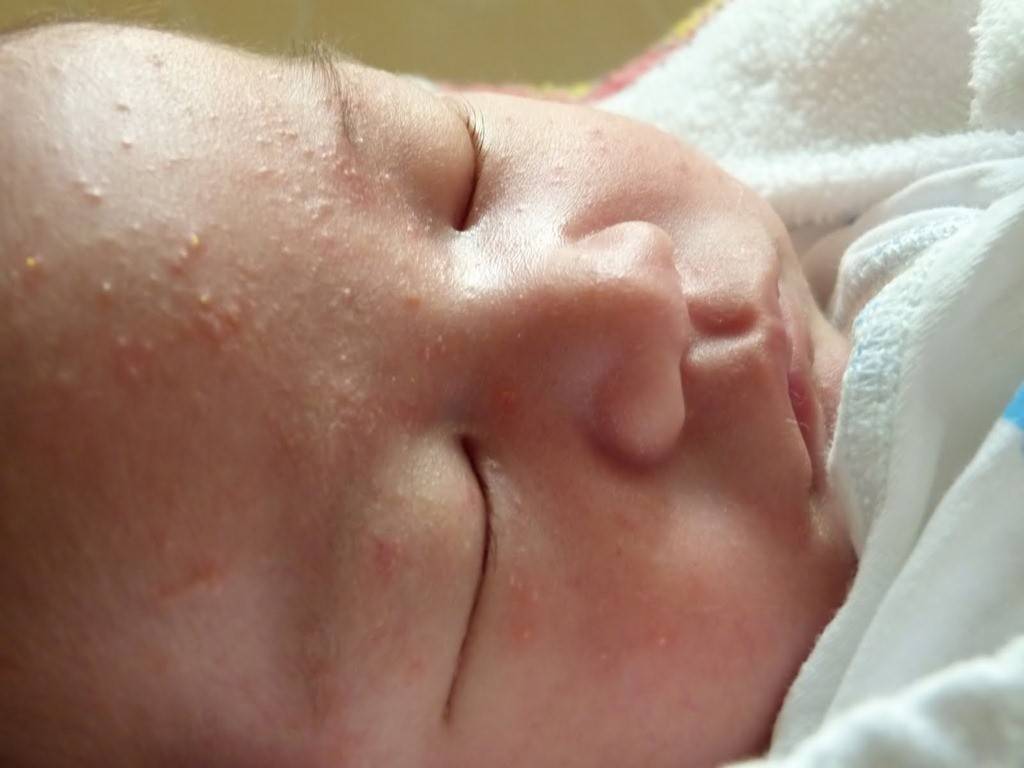
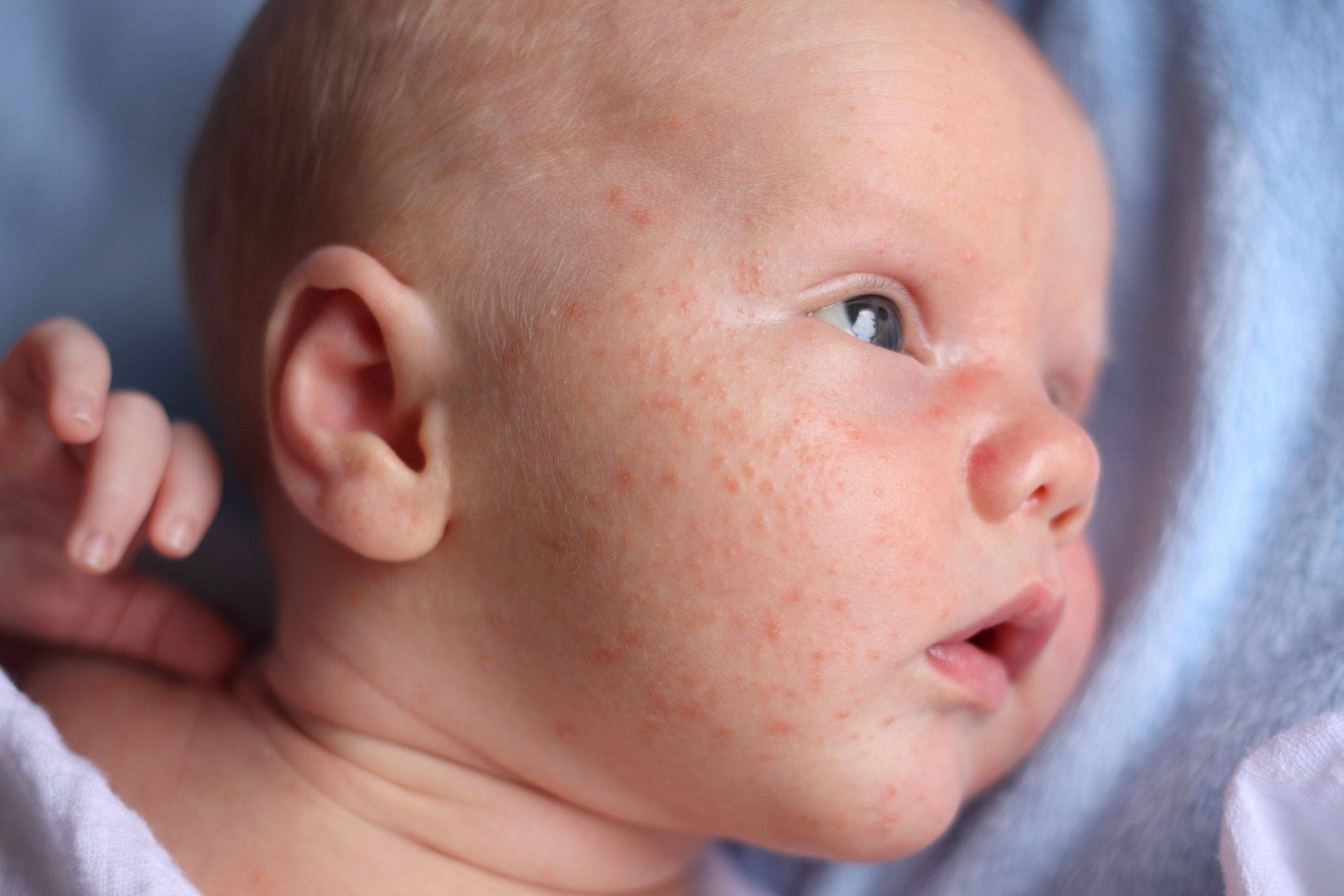
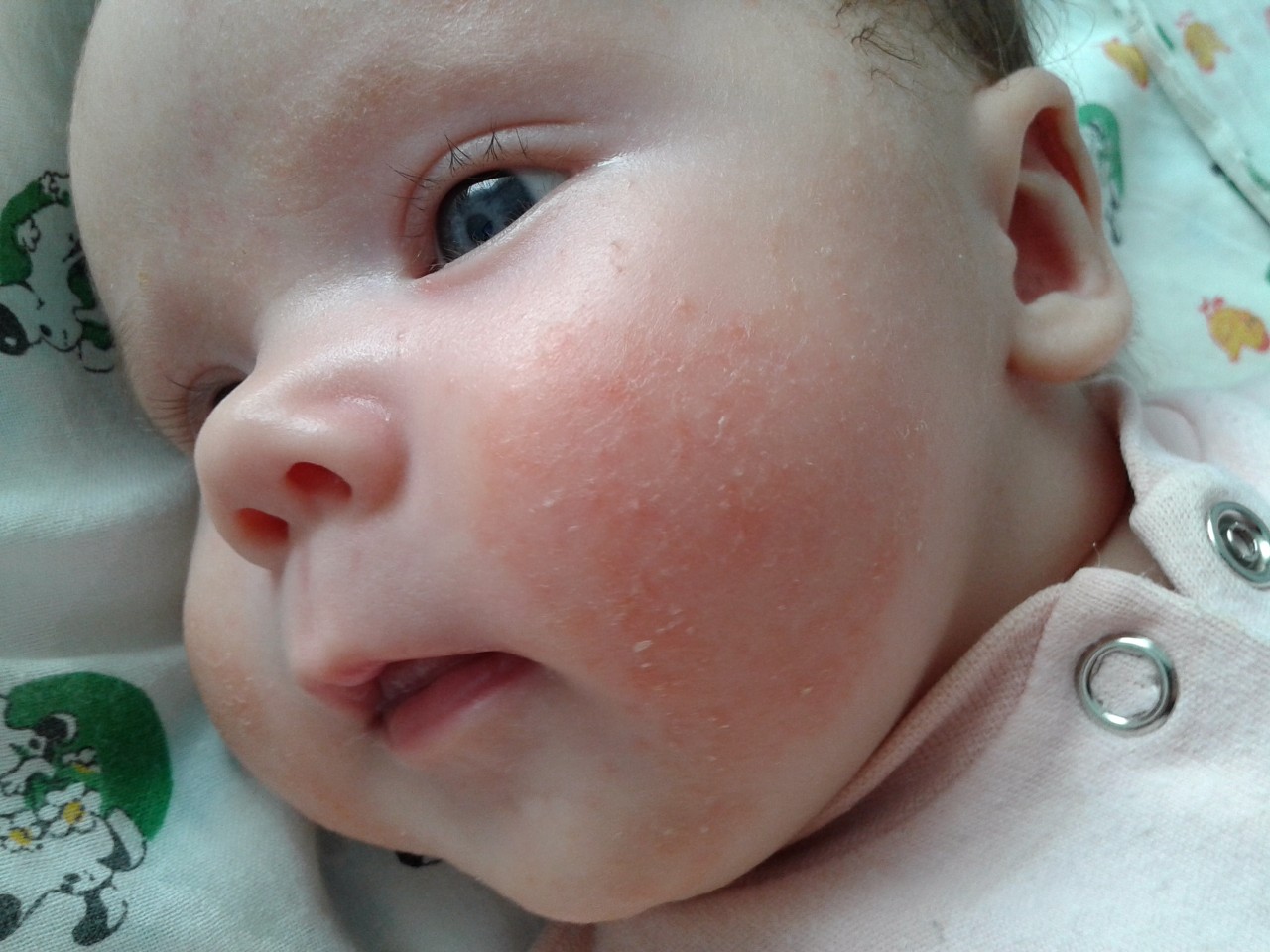
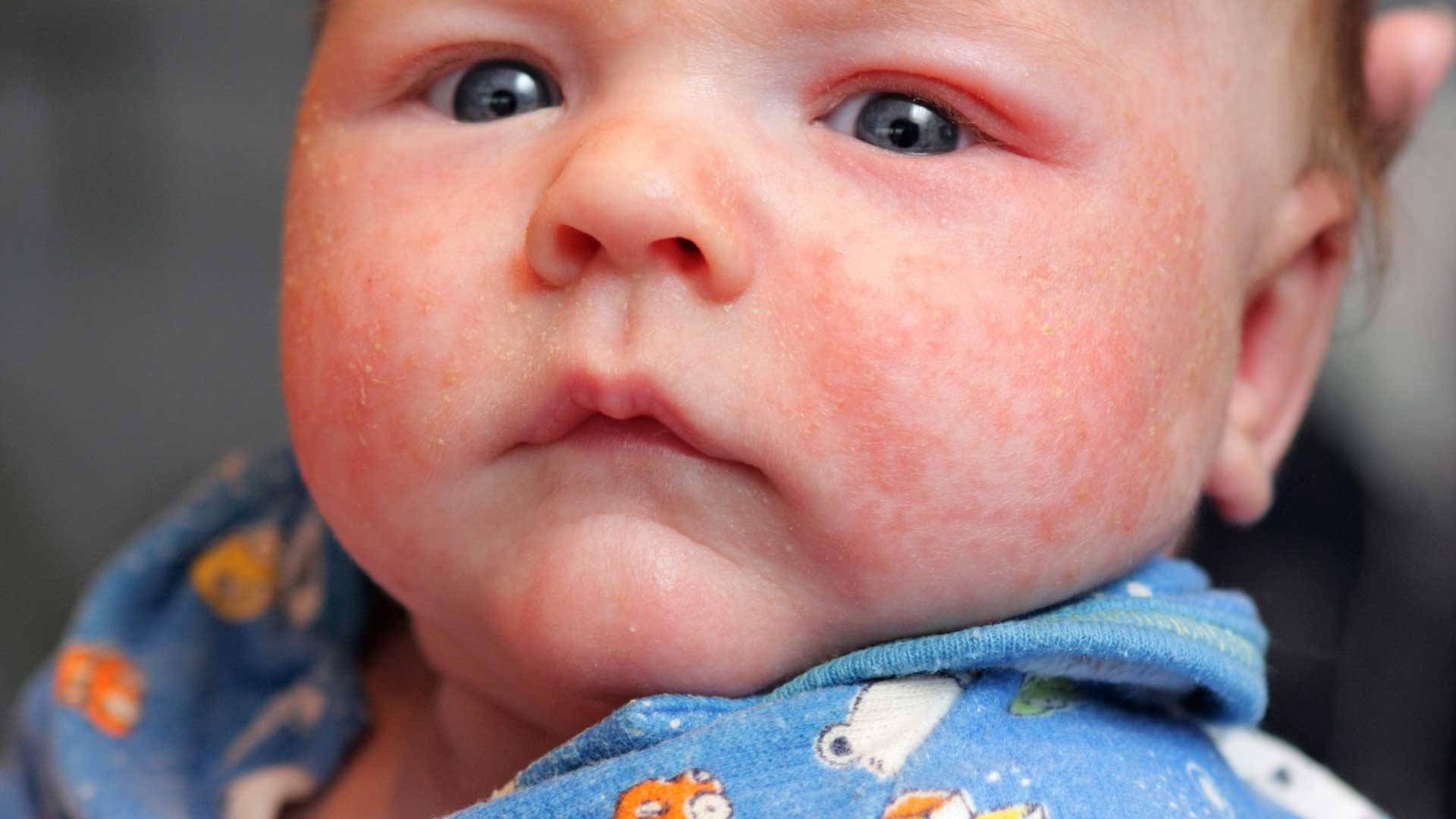
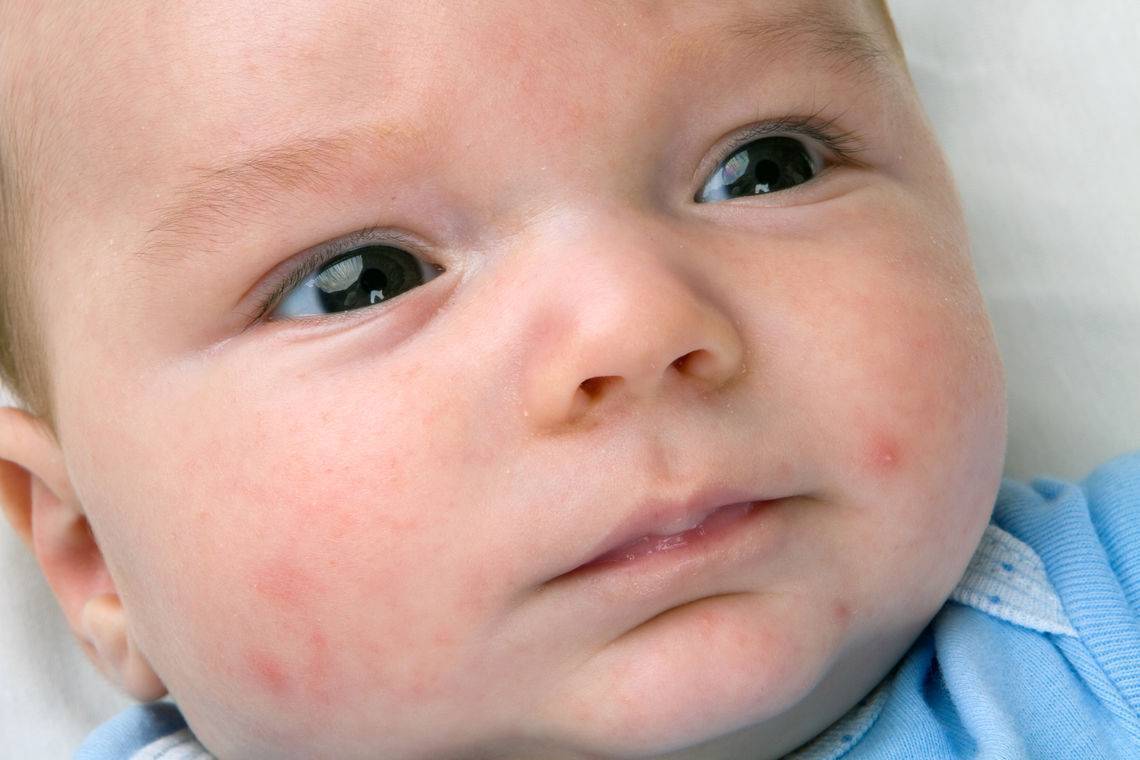
Итак, определить, что малышу не подходит стандартная молочная смесь достаточно просто. В большинстве случаев аллергия у новорожденных проявляется в виде сыпи – щечки ребенка становятся красными, блестят, покрываются корочками. Чуть позже к этим симптомам могут присоединиться:
- желудочно-кишечные проявления в виде запоров или диареи, коликов и чрезмерных срыгиваний;
- респираторные признаки: одышка, затрудненное дыхание, ринит.
В остальных случаях достаточно консультации педиатра, задача которого – помочь маме в выборе подходящего детского питания. Рекомендации врача зависят в первую очередь от степени выраженности симптомов. К примеру, при незначительном покраснении щечек будет достаточно лишь немного уменьшить разовый объем питания. В остальных случаях придется подбирать профилактическую или лечебную смесь, которая не будет вызывать нежелательных реакций.
4 мифа избавления от аллергии
|
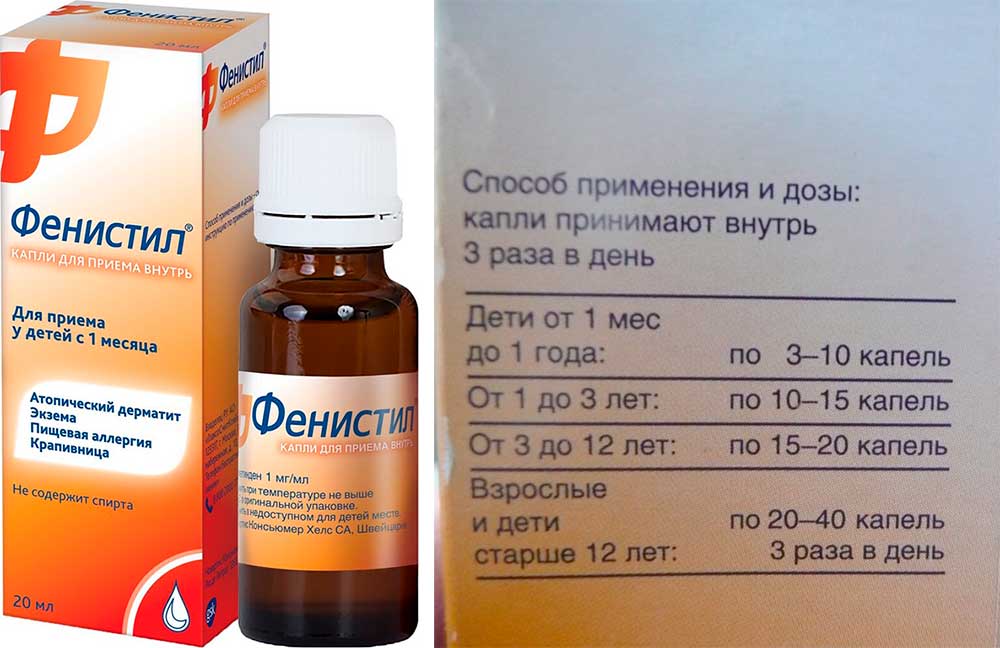
Единственный вариант, позволяющий противостоять аллергии – это использование лечебных смесей. Они содержат в своем составе не белки, а набор аминокислот. Примером лечебной смеси может служить Nutrilak Пептиди СЦТ. Прибегать к лечебным смесям можно лишь после тщательного обследования, и установления диагноза о непереносимости коровьего белка.
Обнаружив у своего малыша первые признаки аллергии, не стоит огорчаться и думать, что теперь всю жизнь он будет принимать противоаллергические препараты. С возрастом функции печени, кишечника и иммунной системы совершенствуются, и организм начинает адекватно реагировать на те вещества, которые прежде были для него аллергенами. Главное – правильно ухаживать за грудничком, и тогда он вырастет здоровым!
Можно ли купать ребенка при аллергической сыпи
Врачи рекомендуют от аллергии для новорожденных купание. Если этого не делать, пот станет средой для развития инфекции. Водные процедуры помогут облегчить состояние малыша. Необходимо соблюдение несложных правил:
- не допускать распаривания кожи;
- ограничить процедуру до 15 минут;
- температура воды – не выше 37 градусов;
- не травмировать кожу новорожденного мочалками, полотенцами;
- отвары трав использовать по согласованию с педиатром;
- после процедуры смазать тело детским кремом;
- использовать кипяченую или фильтрованную воду;
- если позволяет возраст, купать в детской ванночке.
Как определить, на что аллергия у грудничка?
Когда проявляется аллергия на продукт у грудничка, сложно сразу понять, что именно стало причиной. Это объясняется разнообразием рациона мамы или малыша. Маме сразу следует ограничить чадо от раздражителя.
Как справиться самой до консультации педиатра:
- Рассмотреть рацион. Определить продукты, на которые может выражаться реакция. Список вероятных аллергенов в детском возрасте обширный.
- Если сильно повреждена кожа. Осмотреть, мог ли ребенок контактировать с бытовой химией, средствами гигиены, которыми ранее не пользовались.
Точный аллерген определит врач. Он осмотрит высыпание, лицо и другие части тела. Соберет необходимую информацию. Маме следует запомнить, что ел шестимесячный малыш, какие продукты были новыми, с чем взаимодействовал дома. Следует помнить, что контактная аллергия проявляется сразу. Пищевая – позже.
Ответ даст анализ крови на иммуноглобулины. После года делают кожные тесты. Если в городе нет аллерголога – обращаются сначала к педиатру, чтобы он помог выяснить, почему появилась сыпь, зуд и т.д.
Что делать маме
 Правильное питание женщины во время грудного вскармливания – залог хорошего самочувствия малыша
Правильное питание женщины во время грудного вскармливания – залог хорошего самочувствия малыша
Если постоянно проявляется аллергия у новорожденного при грудном или смешанном вскармливании, что делать матери в таких случаях? Нужно наблюдать за крохой, фиксируя главные моменты:
- кроха, находящийся на чисто грудном вскармливании, скорее всего, страдает от неправильного питания матери;
- развитие аллергии после болезни может провоцироваться приемом антибиотиков;
- раздражение на коже, которая соприкасается с одеждой, появляется как реакция на стиральный порошок или некачественные материалы;
- покраснение щек, появление зуда, шелушения и корочек на лице говорит о диатезе (реакции на не подходящее питание);
- появление красных пятен на теле и зуда после прогулки свидетельствует о реакции на укусы насекомых;
- реакция в виде слезотечения, чихания и покашливания возникает в ответ на пыль, шерсть животных, споры плесени и пыльцу растений.
Выявляя негативную реакцию организма крохи, можно выяснить причину сенсибилизации и предпринять меры для ее устранения.
Стоит ли отказываться от грудного кормления
Многие мамы, заметив проявления аллергии у ребенка на грудном вскармливании, прекращают прикладывать его к груди, боясь усугубления заболевания. Делать этого не нужно, ведь искусственная смесь не в состоянии заменить витамины и вещества, содержащиеся в естественном питании. Материнское молоко отличается уникальным составом, который изменяется в соответствии с проблемами малыша.
При аллергии в молоке вырабатываются компоненты, способствующие адаптации к стрессовым факторам, включая и сенсибилизацию у новорожденного. Материнский организм смягчает негативное воздействие на грудничка, пропуская через себя удар, с которым крохе дальше предстоит бороться самостоятельно. Поэтому сохранять грудное вскармливание нужно обязательно, устранив факторы, провоцирующие развитие аллергии.
Устранение аллергена
Основные пищевые аллергены, от которых стоит отказаться в период грудного вскармливания
Чтобы ограничить контакт с аллергеном, его нужно найти. Для этого нужно проанализировать несколько факторов из жизни ребенка. Сначала изучают питание крохи – чаще груднички страдают от пищевой аллергии, независимо от типа вскармливания. Если симптомы болезни появляются при вскармливании грудью, мать должна пересмотреть свое меню. Из рациона нужно исключить цельное молоко, макароны, выпечку, яркие фрукты, яйца, пшеничную, манную и овсяную каши. Под запретом мед, какао, рыба, яйца. При аллергии у искусственника меняют молочную смесь на гипоаллергенную – без сои, коровьего белка и лактозы.
Прикорм следует вводить не ранее 7 месяцев, начиная с гипоаллергенных овощей и каш, не содержащих глютена. Детей на грудном вскармливании не нужно кормить насильно и много – это перегружает ЖКТ и вызывает признаки аллергии. Как грудничка, так и искусственника нужно допаивать кипяченой водой, чтобы из организма выводились токсины (не очищенная вода вызывает дерматит и кишечные инфекции – нужно быть осторожнее!).
Своевременное опорожнение кишечника
Для устранения аллергии важно следить за стулом грудничка – если он склонен к запорам, нужно проследить за процессом вскармливания. Возможно, ребенку не хватает пищи, либо мать употребляет продукты, влияющие на опорожнение кишечника и обладающие закрепляющим действием
Эта же мера необходима и кормящей матери – поддерживать нормальный стул, чтобы в организме не накапливались токсины и не попадали в грудное молоко.
Создание комфортных условий
Чтобы снизить риск развития аллергии, необходимо соблюдать следующие условия:
- поддерживать оптимальный уровень увлажненности воздуха (50-70%) и температуры (не выше 21оС) в комнате, где находится новорожденный. Это позволит снизить потоотделение малыша и предотвратить раздражение кожных покровов;
- проводить ежедневную влажную уборку – пыль является мощным аллергеном;
- осмотреть помещение на наличие спор плесени на потолке, полу и стенах, в недоступных глазу местах.
В комнате младенца нужно убрать занавески, ковры и прочие предметы, собирающие пыль. Не следует запускать туда домашних животных и ставить комнатные цветы – это аллергены, вызывающие бурную реакцию организма, склонного к сенсибилизации.
Поддержание чистоты в квартире – залог хорошего самочувствия всех членов семьи
Виды аллергических кожных реакций
Дерматит
Дерматит – одна из самых распространенных кожных реакций у младенцев. Чаще всего у грудных и маленьких детей встречается атопический дерматит. В США, например, им страдают 13% детей и подростков до 18 лет. Точные причины болезни пока неизвестны, но врачи считают, что они лежат в области генетики и факторов окружающей среды.
Существуют и другие формы аллергического дерматита, в том числе контактный. Спровоцировать контактный дерматит могут некоторые ткани, мыло, а усилить – перегрев.
Дерматит может проявляться как маленькие красные прыщики или как шелушение и сухость кожи, причем у малышей разного возраста очаги возникают в разных местах. По данным Национальной ассоциации дерматита США, до шести месяцев это кожа головы, а также лоб, щеки, подбородок (характерно, что в местах, закрытых подгузником, симптомов обычно не бывает, очевидно, благодаря постоянному увлажнению этой зоны); от шести месяцев до года – колени и локти, то есть места, которые при ползании соприкасаются с полом или ковром.
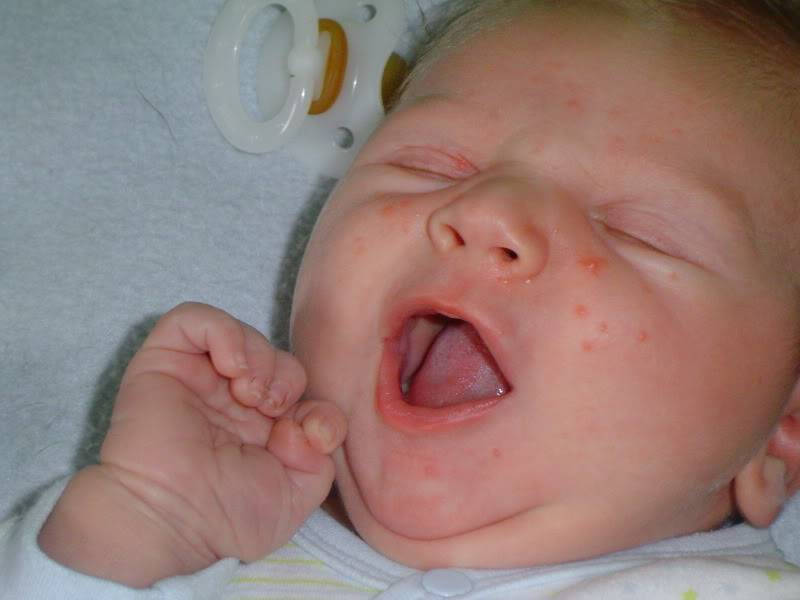
Папулезная или папулезно-везикулезная сыпь
Так проявляется, например, местная аллергическая реакция на укусы насекомых (комаров, клопов) и клещей. Сыпь чаще всего возникает у детей 2–6 лет, но случается и у новорожденных. Выглядит она как небольшие скопления красных прыщиков или волдырей, иногда наполненных жидкостью, и может сохраняться от нескольких дней до нескольких недель.

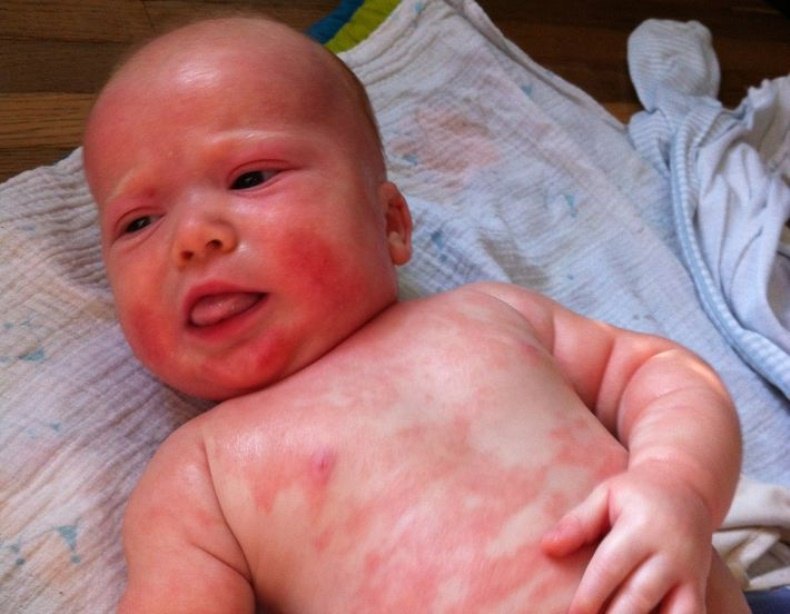
Крапивница, или уртикария
Когда в наш организм попадает аллерген, возникает реакция, в ходе которой выделяется вещество под названием гистамин. Он-то и является главным виновником возникновения крапивницы вместе с другими симптомами аллергии. Крапивница – это сильно зудящие, плоско приподнятые бледно-розовые волдыри, похожие на ожог крапивой (лат. urtica). Волдыри могут появляться в любом месте на теле и обычно представляют собой целые кластеры.
Причиной крапивницы у младенца может стать, в частности, пищевая аллергия, которой, по данным Американской академии аллергии, астмы и иммунологии, в США страдают около 6% детей в возрасте до двух лет. При пищевой аллергии уртикария порой сопровождается симптомами со стороны дыхательных путей и кишечника, в том числе кашлем, рвотой, диареей, кровью в стуле. Младенец на грудном вскармливании может вообще не есть аллергенные продукты – достаточно того, что такую пищу ест мама. Не надо забывать и о продуктах-гистаминолибераторах, которые сами по себе не аллергенны, но провоцируют выброс гистамина и, соответственно, сыпь.
Если у ребенка возникает аллергическая реакция после кормления грудным молоком, маме есть смысл вести дневник питания, чтобы разобраться, что из съеденного ею стало причиной симптомов. А выявив аллергенный продукт – отказаться от его потребления на весь период грудного вскармливания.
Прикорм тоже может стать причиной аллергии. Чтобы предотвратить кожные аллергические реакции у детей до года, педиатры советуют вводить продукты постепенно, по одному зараз, и следить за реакцией. Если возникнет сыпь, будет проще понять, какой именно продукт ее вызвал.

Когда проходит аллергия
Высыпания и покраснения кожи начинаются через 1-1,5 часа после взаимодействия с аллергеном. Пищевая аллергия со стороны кишечника проявляется в течение двух дней. Именно поэтому, кормящим мамам при введении в рацион нового продукта рекомендуют наблюдать за реакцией новорожденного двое суток.
Сколько проходит аллергия у грудничка, зависит от нескольких факторов. Прежде всего, это контакт с аллергеном и виды реакции. Если исключить возбудитель сразу, то и реакция пройдет через несколько часов. А вот устранить реакцию на пищу быстро не получится, так как нужно время на переваривание, полное устранение продукта из организма и последующую реабилитацию. Симптомы аллергии после исключения возбудителя из меню при грудном вскармливании будут держаться еще две-три недели. Время зависит от количества принятой пищи.
На продолжительность также влияют эффективность и оперативность лечения, состояние иммунитета. Чем крепче иммунитет у детей, тем быстрее организм справится с недугом.

Пищевая аллергия
Может ли быть аллергия на грудное молоко? Увы, от этого не застрахован даже новорожденный младенец. Если опустить наследственные факторы, аллергия на грудное молоко чаще всего связана с рационом питания кормящей мамы. Поэтому основа лечения в данном случае — тщательный анализ и корректировка маминого меню. В первую очередь, исключаются потенциальные аллергены: коровье молоко (иммунная система малыша рассматривает коровий белок как чужеродный), куриные яйца, рыба и морепродукты, грибы, орехи, мед и ярко окрашенные овощи и фрукты. В первые 2–3 месяца жизни у крохи только формируется пищеварительный тракт и отсутствуют защитные ферменты, поэтому молодая мама должна быть крайне внимательна к тому, что она ест. Еще лучше — при первых же признаках аллергии начать записывать свое ежедневное меню. Этим вы значительно облегчите дальнейшую работу с аллергологом при постановке диагноза и назначении лечения.
Помощь врача также необходима, если малыш находится на искусственном питании и у мамы есть подозрения, что аллергическую реакцию вызывают компоненты детской смеси. В таком случае, после проведенного обследования, аллерголог назначит ребенку гипоаллергенное питание.
Какие же симптомы аллергии у грудного ребенка? Попадание в организм малыша чужеродного антигена может выражаться по-разному:
разнообразной сыпью;
шелушением кожи на щечках;
опрелостями;
постоянной заложенностью носа;
обильными срыгиваниями;
рвотой и жидким стулом;
затрудненным дыханием;
отеком Квинке (в крайне редких случаях).
Согласитесь, некоторые из этих симптомов крайне схожи с потницей и диатезом. Как же правильно их идентифицировать? Потница в виде мелких пузырьков в складках кожи и на шее обычно не доставляет дискомфорта малышу и бесследно проходит через 2–3 дня (при условии отсутствия перегрева в дальнейшем). Диатез же не что иное, как первый звоночек, заставляющий маму серьезно задуматься о склонности ребенка к аллергии. Он непосредственно связан с адаптацией крохи во внешней среде и формированием его желудочно-кишечного тракта. Самыми распространенными причинами диатеза являются сухой воздух, хлорированная вода, стиральные порошки и, конечно же, неправильный рацион мамы. Диатез проявляется жидким стулом, яркой сыпью, красными щеками, но при правильной терапии проходит бесследно уже в первые годы жизни.

Аллергический кашель у ребенка: симптомы и лечение
Кашель у детей является признаком простудных заболеваний, но в некоторых случаях может становиться проявлением аллергической реакции.
Первые проявления аллергии могут возникать еще в грудном возрасте, причем становиться аллергеном способны как привычные бытовые предметы, так и домашние питомцы.
Специалисты выделяют определенные признаки, по которым удается отличить аллергический кашель у ребенка от простуды.
Симптомы аллергического кашля у ребенка
В большинстве ситуациях кашель выступает одним из проявлений аллергической реакции. В то же время, многих родителей интересует, как распознать аллергический кашель у ребенка, и отличить его от простуды. Преимущественно обычный кашель сопровождается появлением таких признаков, как ринит, болевые ощущения в гортани и незначительное повышение температуры.
Интересный факт: В том случае, если у одного из родителей имеется аллергия на некоторое вещество, то вероятность того, что ребенок унаследует склонность к ее появлению, составляет 30-50%.
Аллергический кашель не является заболеванием, а служит всего лишь предвестником бронхиальной астмы или аллергической патологии. Приступы такого кашля могут появляться как последствие патологического процесса, протекающего в горле, трахее и бронхах.
Холодовая аллергия: симптомы и лечение, профилактические мероприятия
Кашель при аллергии напоминает тот, который беспокоит ребенка при бронхите в острой форме или коклюше. Существуют симптомы, по которым взрослые могут определить, аллергия спровоцировала приступ либо другая патология. Могут появляться следующие признаки аллергического кашля у ребенка:
- неожиданный приступ кашля, который возникает совершенно беспричинно;
- кашель сохраняется у малыша достаточно продолжительное время;
- не поднимается температура тела, но возможно развитие ринита;
- кашель беспокоит малыша чаще всего ночью;
- преимущественно возникает сухой кашель, но возможно выделение слизи без примеси гноя;
- возможно появление таких признаков, как зуд носоглотке и чихания.
Медицинская практика показывает, что обычно возникает сухой кашель при аллергии у детей. Он постоянно беспокоит малыша, может продолжаться длительное время и появляется ночью в виде приступов.
Для кашля характерна систематичность, то есть он появляется в весенний или зимний период года. Продуктивный кашель аллергического характера у детей возникает не так часто.
В том случае, если все же появляется влажный кашель, то мокрота выделяется прозрачная и без гноя. Из-за повышенной вязкости и прозрачности ее называют стекловидной.
Диагностика заболевания
Для того чтобы определить наиболее эффективный метод терапии кашля, необходимо выявить аллерген, который спровоцировал приступ. Для этой цели назначается проведение исследования, схожего с введением вакцин. Больной контактирует с различными аллергенами, а специалисты наблюдают за возникающей реакцией. Еще одним распространенным методом диагностики являются аллергопробы.
Аллергический кашель у взрослых: признаки, симптомы, лечение
После определения аллергена, который спровоцировал появление кашля, нужно максимально оградить малыша от контакта с ним.
Лечение аллергического кашля у ребенка
В том случае, если появился сухой аллергический кашель у ребенка, то чем лечить такой недуг необходимо узнать у врача-аллерголога.
Как снять приступ аллергического кашля
Устранить аллергический кашель у маленьких детей довольно просто за счет антигистаминов. Подбирать такие медикаменты должен только врач, и от самолечения лучше всего отказаться.
Интересный факт: Источником аллергии у малыша могут служить стрессовые ситуации, перенапряжения и излишние эмоциональные переживания.
При приступе ребенку делают инъекцию Супрастина и спустя несколько минут он прекращается. В том случае, если принять такой медикамент в таблетированной форме, то состояние больного улучшиться спустя 20 минут.
В среднем действие Супрастина сохраняется на протяжении 12 часов, а по истечении времени средство выводится с потом и мочой из организма.
Профилактика аллергического кашля предполагает не только прием антигистаминных средств, но и проведение комплексного лечения.
Как выглядит аллергия у новорожденного малыша?
Симптомы аллергии у взрослых людей новорожденных отличаются. В последнем случае они более разнообразные. Хотя аллергические реакции у всех людей проявляются самым разным способом.
Симптомы аллергии у малышей:
- тошнота;
- рвота;
- боль в животе;
- диарея;
- покраснение;
- зуд;
- жжение;
- отек слизистых;
- ректальное кровотечение. Слизь и кровь в кале;
- красно-розовая сыпь. С зудом или без него;
- зуд, отек, появление корок на коже;
- шелушение кожи и появление трещин;
- появление высыпаний-пузырьков;
- слезоточивость, отек век;
- насморк, чихание, першение в горле;
- светобоязнь.
Детальнее следует разобраться с симптоматикой анафилактического шока и отека Квинке. Это опасные состояния, требуют неотложной помощи.
Как проявляется анафилактический шок:
- беспокойство;
- онемение в области лица;
- появление холодного пота;
- отек Квинке;
- крапивница;
- затруднение дыхания;
- рвота;
- судороги;
- выделение пены из ротовой полости;
- посинение губ, побледнение лица;
- потеря сознания.
Как выглядит отек Квинке:
- отек глаз, рта, горла;
- отек половых органов;
- отек лица, набухание;
- увеличение век, языка, губ;
- повышенная температура тела;
- рвота;
- озноб;
Пищевая
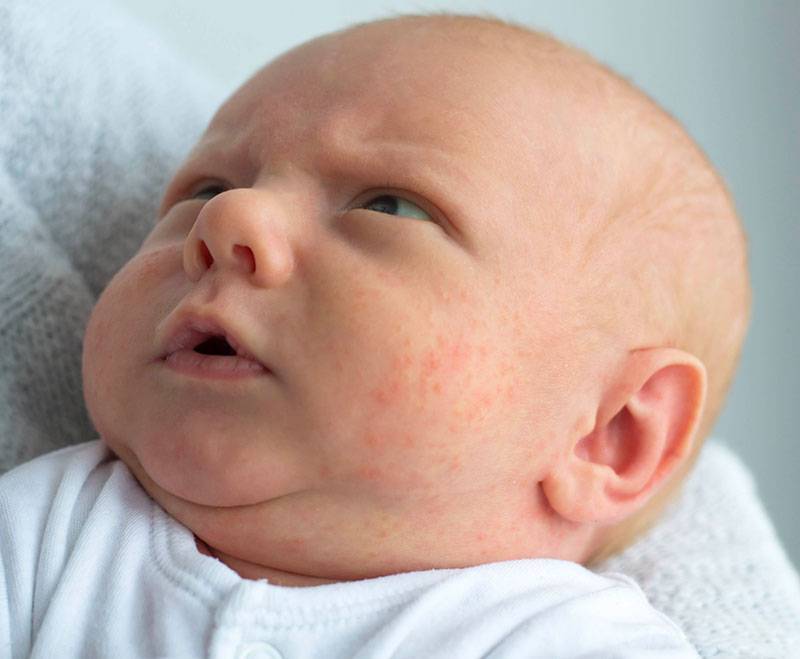
Пищевая аллергия у новорожденных проявляется часто. Проявления отличаются от контактного раздражения. Аллерген проявляется после попадания в кровь. Поэтому симптомы появляются не сразу после трапезы опасным продуктом. До этого проходит несколько часов. Родители могут сразу понять, что в организм попал аллерген. Еще до появления сыпи или покраснений.
Симптомы:
- Плач, беспокойство, плохой сон.
- Отсутствие аппетита.
- Малозаметные проявления сыпи.
Далее появляются заметные симптомы:
- сыпь, зуд, покраснение кожи;
- отек слизистых. Насморк, кашель, конъюнктивит;
- шелушение кожи;
- появление чешуек на коже головы;
- понос, рвота, появление газообразования;
- птек Квинке, анафилактический шок.
На пищу организм часто реагирует крапивницей. На теле появляется розовая сыпь. Место локализации – лицо, руки. Редко добавляется зуд. Мокнет нечасто. Возможные аллергены: банан, орехи, шоколад, цитрусы. Экзема проявляется зудом, отеком, корочками.
Контактная
Контактная форма дает другую симптоматику. Первые раздражения замечаются сразу. Причиной становится взаимодействие с бытовой химией, пылью, клещами, шерстю, гигиеническими средствами. В ответ на контакт с раздражителем появляется дерматит. Сопровождается сыпью, шелушением, сухостью, жжением, появлением трещин.
Отдельное внимание следует обратить на реакцию на подгузники. Следует отличать аллергию от простого раздражения в результате длительной носки
Реакция на химические компоненты сильная. Сопровождается появлением пузырьков, наполненных жидкостью, сильным зудом. Ограничить аллерген при этом трудно. Аналогичная ситуация происходит при взаимодействии с бытовой химией.
Другие причины
Аллергия у шестимесячного ребенка и малыша помладше может появиться по менее распространенной причине. Виновники заболевания – лекарства. Не сами медикаменты, а мамы, которые бесконтрольно кормят малышей антибиотиками и другими средствами малышей.
При коликах, запорах, расстройствах хочется помочь ребенку, облегчить его состояние. Мамы доверяют лекарствам. В попытке быстрее вылечить, применяют их быстрее, чем доходят до педиатра.
Бесконтрольный прием медикаментов играет злую шутку. Они помогают организму бороться. Делают работу иммунной системы за нее. Результат – естественный защитные силы снижаются. Появляются аллергические реакции на пищу, шерсть и т.д.
Как подготовиться к приему врача-аллерголога:
1. Соберите информацию о симптомах
Прежде чем пойти к врачу, обратите внимание на все симптомы, которые у вашего ребенка. Запишите дату и время, когда они проявились, как долго они продолжались и какие меры были предприняты для облегчения состояния ребенка
2. Подготовьте историю болезни ребенка
Перед визитом к врачу-аллергологу подготовьте полную историю болезни ребенка, включая информацию о прошлых и настоящих заболеваниях, проблемах в дыхательной, пищеварительной и других системах организма. Также укажите, какие медицинские препараты ребенок принимал или принимает в настоящее время, а также какие аллергии были учтены ранее.
3. Подготовьте список вопросов
Подготовьте список вопросов, которые вам хотелось бы задать врачу-аллергологу. Не стесняйтесь задавать все интересующие вас вопросы, необходимо получить максимум информации по поводу состояния ребенка и процесса лечения.
4. Приготовьте результаты предыдущих исследований
Если у вашего ребенка уже были проведены какие-либо исследования, принесите результаты на консультацию. Это поможет врачу-аллергологу получить более полное представление об состоянии здоровья ребенка и выписать наиболее эффективное лечение.
Профилактика
Любое заболевание легче предотвратить, чем лечить. Поэтому, если вы желаете избежать любых аллергических проявлений у вашего крохи, придерживайтесь следующих правил:
не вводите прикорм ранее, чем это рекомендует ВОЗ (с 6 месяцев) и только после консультации со специалистом. Многие мамы стремятся «побаловать» малыша вкусненьким как можно раньше, не задумываясь о том, как на это отреагирует организм грудничка;
любой теоретически аллергенный продукт кормящая мама должна пробовать по чуть-чуть и внимательно следить за реакцией крохи. Исключить из рациона цельное молоко, орехи, мед, яйца, копчености, кофе и продукты с усилителями вкуса;
при выборе детской смеси четко придерживаться указаний педиатра;
поддерживать оптимальный климат в детской комнате (с температурой не выше 20–22 ˚С и влажностью 60–70%) и как можно чаще проводить в ней влажную уборку;
одевать ребенка по погоде. Давно доказано, что перегрев намного хуже, чем переохлаждение;
по возможности ограничить контакт ребенка с домашними животными;
стирать детскую одежду специальными порошками и тщательно выбирать уходовую косметику.
Эти несложные рекомендации позволят значительно снизить риск развития аллергии у грудничка и станут лучшим подспорьем в борьбе с уже существующим заболеванием.
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка. Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств
Для этого нужно рассмотреть, почему возникает раздражение от подгузников
Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Причины аллергии у грудничков
Проявление аллергических реакций у малышей до 1 года и новорожденных объясняется несовершенством иммунной системы. Организм ребенка в этом возрасте не имеет антител ко многим возбудителям, поэтому организм реагирует на вторжение патогенных клеток путем аллергии. В первые 20 дней жизни у малыша появиться кожная сыпь – это реакция на мамины гормоны, полученные при внутриутробном развитии.
Существуют факторы, провоцирующие подобные симптомы. К основным причинам относятся:
- Наследственность. Если у родителей грудничка наблюдалась аллергия, высок риск ее появления и у ребенка. Но аллерген может быть абсолютно другим.
- Токсикоз при беременности, позднее прикладывание к груди приводят к нехватке у ребенка веществ, необходимых для стойкого иммунитета.
- Употребление высокоаллергенных продуктов при беременности или кормлении грудью.
- Заболевания у малыша ослабляют не до конца сформированный иммунитет, что приводит к реакциям на многие аллергены.
К появлению аллергических реакций приводят и другие причины. Это могут быть:
- нарушение правил прикорма малыша;
- вакцинация;
- прием медикаментов;
- укусы насекомых;
- ношение предметов одежды не из натуральных тканей;
- реакция на внешнюю среду – пыль, шерсть, пух;
- неправильное соблюдение личной гигиены малыша.

Пищевая
Этот тип аллергии у новорожденных возникает чаще других и поражает более 40% грудничков. Причинами такого состояния являются следующие факторы:
- инфекции, вредные привычки, неправильный рацион мамы в период беременности, кормления грудью;
- молочные смеси, содержащие аллергенные компоненты;
- перекармливание ребенка.
Пищевая аллергия у грудничка провоцируется продуктами, которые употребляет мама во время кормления грудью. К ним относятся:
- овощи красного цвета;
- жирное мясо, колбаса;
- куриные яйца;
- копченые и острые блюда;
- морепродукты;
- кофе, шоколад, экзотические фрукты;
- коровье молоко;
- мед, злаки, соя;
- концентрированные соки;
- грибы, орехи;
- жирные сорта сыра;
- кондитерские изделия;
- красители, консерванты, эмульгаторы.
Контактная
Ребенок находится в постоянном контакте с окружающей средой. В ней содержится большое количество аллергенов, к которым относятся:
- бытовая химия (порошок, средство для мытья посуды);
- бытовая пыль, клещи, клопы;
- комнатные растения;
- домашние животные, даже если они гладкошерстные;
- аквариумные рыбки;
- средства гигиены (подгузники, салфетки);
- косметика, парфюмерия детская и взрослая (кремы, дезодоранты).
Медикаментозная
При такой форме заболевания организм вырабатывает антитела после приема медицинского препарата либо превышения его дозировки. В этом случае риск аллергии у новорожденных повышается при одновременном приеме большого количества лекарств, использовании инъекций и ингаляций. Причинами медикаментозных аллергических реакций являются:
- компоненты некоторых вакцин;
- аспирин, инсулин;
- антибиотики;
- витамины.
Влияние окружающей среды
Ребенок должен часто бывать на свежем воздухе, потому что прогулки укрепляют детский иммунитет, но иногда в таких случаях увеличивается риск контакта с аллергенами. К таким веществам относятся:
- пыльца некоторых растений и деревьев;
- пыль, тополиный пух;
- загрязненность воздуха;
- грибковая плесень;
- хлорированная вода;
- ненатуральные красители в детских игрушках, интерьере.