Препараты от молочницы при беременности
Несмотря на широкое разнообразие фармакологических средств, которые эффективно справляются с молочницей, не все их безопасно употреблятьпри беременности.
Все медикаменты от молочницы классифицируются на 2 группы: местного назначения и общесистемные. Так как общесистемные средства влияют на весь организм в целом, их не рекомендовано назначать беременным во избежание пагубного воздействия на плод. Поэтому лучше использовать средства местного применения, которые не проникают к ребенку через плаценту.
Ливарол
Основа Ливарола – кетоконазол. Это средство активно против широкого спектра патогенных грибов, особенно рода Кандида.
Противопоказаний уЛивароламало. Свечи не рекомендованы в 1 триместре беременности, а также при индивидуальной непереносимости.
Побочнымпроявлением может быть зуд, который пройдет сам собой после терапии.
Свечи вводятся во влагалище каждый день перед сном. Длительность терапии от 3 до 5 дней. При запущенной или хронической форме молочницы продолжительность лечения составляет 10 дней.
Несмотря на эффективность Ливарола, он стоит не дешево –от 500 руб.
Миконазол
Это не наиболее подходящий препарат для лечения беременных пациенток. Назначение Миконазола возможно лишь в крайних случаях.
Активный компонент – миконазол, который обладает противогрибковым и противовоспалительным действием. Препарат представлен в различных формах, но для терапии молочницы используются лишь суппозитории.
Продолжительность лечения Миконазолом минимум 2 недели. При этомсуппозитории вводятся глубоко во влагалище на всю ночь.
Цена 1 упаковки варьируется в пределах 50 руб.
Что такое Кандидоз (молочница) у детей –
Широко распространенное название кандидоза – молочница. Также болезнь известна как кандидамикоз или кандидозная инфекция. Молочница у детей – это болезнь, что вызвана дрожжеподобными грибами из рода Candida. Грибы могут поразить кожу, слизистые оболочки, ногти, ногтевые валики. Возбудитель имеет свойство распространяться по крови, что приводит к поражению многих органов и систем (называется кандидасепсисом).
Согласно Международной классификации, различают такие виды молочницы (кандидоза):
- кандидоз кожи и ногтей;
- кандидозный стоматит (молочница);
- легочный кандидоз;
- кандидоз вульвы и вагины;
- кандидоз других урогенитальных локализаций;
- кандидозный эндокардит;
- кандидозный менингит;
- кандидозная септицемия и пр.
Эпидемиология.
Кандидозам (молочнице) подвержены люди и животные. Неблагоприятные санитарно-гигиенические условия способствуют распространению инфекции. В группе риска – новорожденные, груднички и дошкольники, в особенности истощенные и ослабленные дети.
Инфекцию распространяют больные с острыми формами кандидоза и – в некоторых случаях – носители Candida. Грибы этого рода живут на оболочках рта, желудочно-кишечного тракта, влагалища и верхних дыхательных путей человека, поскольку это сапрофиты. Основной путь передачи заболевания – контактный. Также есть вероятность заражения воздушно-капельным путем и через предметы ухода, на которых содержатся грибы Кандида.
Новорожденные заражаются молочницей в основном в процессе родов. Также больная мать может заразить ребенка, если у нее есть трещины на сосках или кандидоз кожи молочных желез. Персонал родильных домов, при несоблюдении санитарно-гигиенических норм, также может заразить ребенка через руки или предметы ухода за новорожденным. Случаются эпидемические вспышки кандидоза кожи в родильных домах, домах ребенка и в обычных семьях.
Профилактика молочницы при беременности
От молочницы не застрахована ни одна женщина, однако, существуют действенные способы навсегда избавиться от молочницы. Профилактика кандидоза рекомендована всеми гинекологами. А до планирования беременности необходимо исключить все факторы, в перспективе способные спровоцировать это заболевание:
- Стресс;
- Авитаминоз;
- Ослабление иммунитета;
- Гормональный сбой;
- Хронические заболевания;
- Нарушения в питании;
- Антибиотики;
- Тесное белье;
- Мыло с отдушками и прочая интимная парфюмерия.
Средства профилактики при молочнице
Самое главное для профилактики молочницы – препараты для повышения иммунитета. Обычно назначаются поливитамины и ректальные свечи с вифероном. Соблюдение основных правил профилактики поможет уберечься от данной болезни:
- Употребление бифидопродуктов и исключение мучного, острого, сладкого;
- Употребление натуральных йогуртов с пробиотическими культурами;
- Употребление чеснока и лука;
- Тщательная гигиена;
- Использование презерватива при половых контактах;
- Ношение х/б свободного белья.
Отзывы
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Все представленные советы — для ознакомления, однако применять их стоит по назначению врача!
Если Вам понравилась наша статья и у Вас возникли мысли по этому поводу, поделитесь с нами! Для нас очень важно знать Ваше мнение!
Методы диагностики кандидоза у беременных
Молочницу у беременной женщины врач может заподозрить уже во время гинекологического осмотра. Внешние половые органы воспаленные и покрасневшие от постоянного зуда, на внутренних стенках влагалища можно увидеть белый налет, пациентка испытывает болезненные ощущения при осмотре. Все это говорит о воспалительном процессе. Для подтверждения диагноза гинеколог даст направление для дальнейшего обследования.
Самые распространенные методы диагностики кандидоза у беременных:
- Бактериоскопия (мазок на флору). Во время гинекологического осмотра врач производит забор содержимого из цервикального канала (шейка матки), стенок влагалища и уретры (мочеиспускательный канал). Это самый доступный и распространенный метод диагностирования различных заболеваний половой системы. Во время беременности анализ на микрофлору сдается не один раз (как минимум 3 раза). Процедура совершенно безболезненна и безопасна для беременной женщины.
- Бактериологический посев из цервикального канала. Суть анализа заключается в том, чтобы получить достаточное для изучения количество микроорганизмов одного вида. Полученные данные облегчают диагностику и помогают в определении схемы лечения. Анализ показан к сдаче всем беременным при постановке на учет. При необходимости гинеколог может назначить повторное обследование. Метод безопасен и не приводит к осложнениям во время беременности.
- Метод ПЦР (полимерной цепной реакции). Во время беременности используется для выявления скрытых инфекций (уреаплазма, хламидиоз, герпес, вирус папилломы человека и другие). Для диагностирования молочницы беременных используется редко.
Молочница при беременности 2 триместр
Терапия кандидоза на 2 триместре – продолжительный процесс. Как правило, полностью излечиться от болезни удается после родов.
Необходимо, чтобы терапевтические мероприятия контролировались врачом, только так удастся избежать осложнений и влияния на плод.
Именно на этом сроке проще лечить болезнь, ведь медикаменты не так воздействуют на развитие будущего ребенка.
Клотримазол
Это вагинальные свечи для лечения молочницы, которая часто беспокоит беременных. Но, терапия Клотримазолом разрешена только с 14 недели вынашивания ребенка.
Препарат обладает обширным антимикробным эффектом, разрушая огромное количество патогенных грибов, подавляет продукцию нуклеиновых кислот.
Для ликвидации молочницы назначаются свечи по 0,1 г либо вагинальный крем. Малые дозы используются для подавления продукции белка, что препятствует размножению грибка. При высокой дозировке действующего вещества происходит ликвидация патогенной микрофлоры.
Осложнения молочницы при беременности
При своевременной терапии молочницы недуг протекает без осложнений. Но, при отсутствии лечения молочница усугубляется дополнительными инфекциями, а это чревато серьезными последствиями.
Именно поэтому бытуем мнение, что молочница у беременных сопряжена с рисками, как для потенциальной роженицы, так и не рожденного малыша.
Осложнения для матери
Да, кандидоз без своевременного лечения несет угрозу беременности, высока вероятность эрозии матки.
Также рисками считается:
- вероятность выкидыша;
- преждевременные роды;
- послеродовая инфекция внутренних органов;
- разрывы родовых путей.
Эти осложнения не только опасны, но и являются причиной долгого восстановления женского организма после родов.
Осложнения и последствия молочницы для плода
Хоть плод тщательно защищен плацентой и околоплодными водами, риск заражения все-таки существует.
Осложнениями для ребенка могут быть:
- инфицирование во время родов;
- гипоксия;
- недостаточный вес на момент рождения.
Чтобы избежать этого, достаточно пройти курс качественной терапии как можно быстрее, до наступления родов.
Лечение молочницы при беременности медом
Противогрибковые свойства меда известны давно, кроме этого, мед не противопоказан при беременности, если женщина не склонна к аллергии.
В качестве терапии мед вводят во влагалище с помощью тампона из марли или бинта.
После установки тампона нужно лежать, чтобы мед распространился по всейслизистой, не вытекая из него. Процедура проводится 2 часа, курс состоит из 7-10 манипуляций.
Лечение молочницы при беременности холодом
Действенность способа доказана, ведь грибы теплолюбивы, а низкая температура приводит к их смерти.
Процедура ледотерапии заключается во введении льда во влагалище. После этого нужно полежать 5 минут. Затем, встав на четвереньки, нужно натужиться, чтобы остатки растаявшего льда вышли из влагалища. После перерыва в 5-10 минут можно повторить манипуляцию, и так в 3 подхода. Лечение проводится курсом в 5-7 дней.
Такая процедура не вредна, но запрещена пациенткам с циститом.
Симптомы и диагностика кандидоза
Вагинальный кандидоз при беременности не имеет симптомов, отличных от таковых в любой другой период в жизни женщины. Как правило, пациентки предъявляют жалобы на зудящие ощущения, белые творожистые (хлопьями) выделения с кисловатым неприятным запахом.
Зуд и боль усиливаются во время половых контактов и на некоторое время исчезают после гигиенических процедур. При осмотре отмечается раздражение, покраснение наружных половых органов.
Но все эти симптомы могут указывать не только на кандидоз, но и на ряд других заболеваний (в том числе ЗППП).
Для уточнения диагноза врач выписывает направления на диагностические обследования:
- Мазок на микрофлору. В ходе процедуры во влагалище вводят тампон и собирают на него содержимое (слизь, выделения). Потом материал высушивается на смотровом стекле и исследуется под микроскопом. Лаборант подсчитывает количество бактерий, грибков и лейкоцитов. При вагинальном кандидозе в мазке обнаруживаются грибки, большое количество лейкоцитов, характерное для воспалительных реакций, преобладание патогенных бактерий над полезными. Подробнее: что показывает гинекологический мазок→
- Бактериальный посев. Проводится не всегда, позволяет выявить какие именно бактерии и грибки населяют влагалище, а также определить эффективные препараты для лечения.
Так как на получение диагностических данных обычно требуется несколько дней, терапию врач назначает уже после первого осмотра и далее, по необходимости, дополняет ее и корректирует.
Можно ли при беременности?
Можно ли беременным виноград? Нет однозначного 100% верного ответа для всех беременных женщин. Организм каждой женщины индивидуален и эти особенности необходимо учитывать. Первое, и главное условие для употребления ягод – отсутствие к ним противопоказаний.
В период вынашивания плода, женский организм нуждается в различных веществах, витаминах и микроэлементах, необходимых для развития плода и нормального функционирования всех систем в теле.
Как влияет на организм будущей мамы
Чем полезен виноград для беременных, можно ли есть виноград? В течение первых двух триместров, ягоды оказывают такое воздействие:
Антиоксиданты формируют и укрепляют иммунитет, борются с инфекциями и вирусами
Магний укрепляет мышечную систему, в том числе и матку, что очень важно для легких и благополучных родов. Вызывает метеоризм и брожение в кишечнике
Пектин способствует выведению радиоактивных веществ.
В этом и заключается польза винограда для беременных.
Еще один момент на который стоит обратить внимание: если вам назначили прием медикаментозных веществ – на это время от употребления винограда нужно отказаться, поскольку он способствует выведению из организма различных токсических веществ. Зато после завершения курса, виноград во время беременности будет в самую пору
Как влияет на организм плода:
- Фолиева кислота, содержащаяся в растении, стимулирует и поддерживает процесс формирования нервов и зрительной системы у будущего малыша.
- Быстрые углеводы, помогающие набрать массу плодам, с малым или недостаточным весом.
- Как и у мамы, улучшает обменные процессы в пищеварении.
Кроме положительного действия, ягоды могут оказывать и негативное. Так, синий и черный виноград считаются аллергенами и, когда мама потребляет их, у будущего ребенка повышается чувствительность к продукту, что в будущем может вызвать аллергию и принести вред.
Какой сорт лучше?
Какая все-таки польза винограда при беременности? Считается, что темные сорта винограда полезнее для беременных женщин, поскольку в них содержится большее количество полезных веществ, при одинаковой энергетической ценность. Все сорта содержат приблизительно одинаковый перечень витаминов и минеральных веществ, однако, однако их соотношение от сорта к сорту отличается. Давайте отдельно рассмотрим каждый:
- Зеленый. Наиболее полезен для нервной системы, повышает стрессоустойчивость организма. Низкая концентрация полезных веществ, поэтому особого положительного влияния не оказывает. Сорта: Талисман, Ландыш, Забава, Жемчуг Саба.
- Красный виноград. Лучше всего справляется с разрушением холестериновых бляшек и выводом токсических веществ их организма. Замедляет рост и развитие онко-клеток, снимает отечность и воспалительные процессы. Сорта: Пино Нуар, Мерло, Кабарне Совиньон.
- Синий. Благоприятно влияет на дыхательную систему, помогает при простудных заболеваниях, стимулируя выход макроты.
- Черный. Обладает высокой энергетической ценностью и калорийностью, повышает защитные функции организма, оказывает общеукрепляющий эффект. Стимулирует регенерационные процессы, разжижает кровь, препятствуя появления тромбов. Сорта: Черный плащ, Черный жемчуг, Черный принц.
В отдельную группу выделяет Кишмиш. Врачи часто рекомендуют этот сорт в профилактических целях. Так, он предотвращает и снимает отечность, препятствует развитию анемии и гипертонии. Противопоказания к Кишмишу: язва желудка и сахарный диабет.
В каком виде употреблять?
Виноград при беременности можно есть в сыром или сушеном виде, пить, как сок или вино. Про свежие ягоды мы уже поговорили, давайте подробней посмотрим на другие варианты.
Виноградный сок обладает полезными свойствам мякоти винограда, но не содержит пектин. Беременным рекомендуется отжимать сок самостоятельно, чтобы исключить негативное влияние консервантов и других химических веществ.
Вино также обладает большинством полезных свойств, присущих соку. Однако добавляется негативное влияние алкоголя. Поэтому возможно употребление и в таком виде (не больше половины бокала, и очень редко). Напиток обязательно должен быть домашнего происхождения или из винных погребов. В ином случае вы можете нанести вред будущему ребенку.
Кроме этого, снизить негативное влияние винограда поможет его употребление в виде изюма. Таким образом, исключается вредное воздействие пестицидов, которыми обрабатываются растения. Также изюм помогает бороться с заболеваниями опорно-двигательного аппарата, например, остеопороза.
Мифы и правда о лечении молочницы
Миф №1. Молочница — это норма!
Возбудитель молочницы — грибы рода Candida, относящиеся к условно-патогенным микроорганизмам. Это значит, что они в небольших количествах содержатся в микрофлоре организма здоровых женщин. Такой факт наводит некоторых пациенток на мысль, что периодические проявления молочницы не заслуживают внимания.
Это заблуждение, ведь в норме грибковые возбудители не вызывают неприятных симптомов и не приносят своей обладательнице дискомфорт. А вот в больших количествах Candida становится опасной, поэтому молочницу нужно лечить.
Миф №2. Если молочницу не лечить, она пройдет самостоятельно
Это заблуждение пропагандируемое на многих сайтах, и привело к распространению хронической формы молочницы среди молодых женщин.
Первичные симптомы заболевания — сильный зуд и творожистые выделения, характерные для острой фазы болезни, действительно даже без лечения постепенно угасают. Но это ложное ощущение выздоровления. Уже через некоторое время неприятности вернутся снова — в тот момент, когда организм испытает сильную физическую или психологическую нагрузку. Кроме этого, повтору молочницы способствует изменение гормонального фона, что происходит в критические дни и при беременности.
Миф №3. Для лечения молочницы достаточно одной таблетки!
Реклама уверяет, что, приняв одну капсулу чудодейственного препарата, женщина навсегда забудет о симптомах молочницы. Да, молочница, может, и уйдет, но вот на смену ей явятся жесткий дисбактериоз, вагиноз и прочие заболевания, связанные с нарушением микрофлоры влагалища.
Все противогрибковые средства, применяемые в терапии кандидоза (молочницы), представляют собой лекарства, целенаправленно подавляющие патологическую флору. При этом безопасный препарат должен бережно воздействовать на слизистую, не вызывая дисбактериоза. Иными словами, лечить он должен плавно, оставляя время организму на адаптацию. Тогда как «убойная доза» уничтожит и возбудителя молочницы, и все живое, освободив плацдарм для заселения новым грибкам и бактериям.
Кроме этого, молочница редко приходит одна. Анализ (мазок) порой показывает целый букет ЗППП. В этом случае требуется комбинированное лечение.
Миф №4. Местные средства при молочнице бесполезны
Противогрибковые препараты местного действия быстро подавляют размножение грибка и играют важную роль в терапии молочницы. Свечи, крема, гели и спреи не вызывают побочных эффектов и не имеют ограничений по применению. Но местная терапия рассматривается гинекологами исключительно как дополнительная мера, так как она эффективна только на ранних стадиях развития патологии.
В то же время свечи и мази — препараты, подлежащие выбору при лечении кандидоза у беременных и кормящих женщин.
Миф №5. Появление молочницы не зависит от образа жизни
Развитие молочницы всегда имеет конкретную причину. Активируют грибковую флору частые стрессы, неправильное питание и тяжелые физические нагрузки, ослабляющие иммунитет. Оказывает влияние на состояние микрофлоры влагалища также несоблюдение правил личной гигиены, кроме того, болезнь можно получить, меняя партнеров и используя травмирующие секс-игрушки.
Еще одна, пожалуй, значительная причина, — бесконтрольное применение антибиотиков, влияющих на флору организма. Антибактериальные препараты широкого спектра не способны отличать “плохие” бактерии от “хороших”, они убивают все подряд не только во влагалище, но и в желудке, и в кишечнике. Поэтому любительниц самолечения ожидает сюрприз в виде дисбактериоза и сопутствующего ему кандидоза.
Миф №6. Самое эффективное лечение молочницы — народная медицина!
Народные способы лечения кандидоза обычно сводятся к использованию настоев и отваров трав для подмывания и спринцевания влагалища. С этой целью используются травы с антибактериальным и противогрибковым эффектом.
Эти меры хороши только в качестве подспорья к основному лечению, но вылечить молочницу таким образом нельзя. Для качественного лечения вагинального кандидоза нужно принимать противогрибковые препараты, иммуностимуляторы и витамины. Только такой набор лекарств гарантированно снижает вероятность рецидивов заболевания.
Причины кандидоза у беременных
Кандидоз при беременности встречается все чаще, несмотря на развитие диагностических и лечебных направлений в медицине. Основными причинами являются неблагоприятные воздействия внешних факторов в сочетании со сниженным иммунитетом.
В период ожидания ребенка происходит перестройка организма женщины. Изменяется микрофлора кишечника, появляется дефицит витаминов и минералов.
Дисбактериоз приводит к усиленному размножению патогенных микроорганизмов, в том числе и грибков Candida. Из кишечника они могут распространиться на слизистую влагалища.
Изменяется гормональный фон. Этот фактор действует сразу в нескольких направлениях.
Во-первых, повышенный уровень прогестерона угнетает активность иммунной системы, поэтому неблагоприятные внешние воздействия, такие как переохлаждение, переутомление, несбалансированное питание легко могут привести к развитию кандидоза.
Во-вторых, действие гормонов изменяет слизистую влагалища, делая ее более восприимчивой к инфекциям.
В-третьих, изменения гормонального фона приводят к эмоциональным нарушениям, уменьшают сопротивляемость стрессу, что провоцирует снижение защитных функций организма и развитие молочницы.
Кроме этих специфических особенностей, кандидоз у беременных может развиться по общим для всех женщин причинам:
- хронические инфекционные заболевания, в том числе половые;
- наличие патологии щитовидной железы, сахарного диабета, ожирения;
- хронические заболевания кишечника (кольпит, дисбактериоз), печени или почек;
- прием антибиотиков или гормональных препаратов;
- несбалансированный рацион с преобладанием сладкой пищи.
Кандидоз – это признак неблагополучия в женском организме, снижения общего иммунитета. Поэтому лечение заболевания должно быть направлено не только на уничтожение грибка, но и на укрепление иммунитета.
Специфика молочницы во время беременности -особые моменты
Применение большей части медицинских препаратов при беременности для лечения различных заболеваний запрещено. Молочница – не исключение. И верить рекламе, в которой обещают вылечить кандидоз за один день и всего лишь одной капсулой – как минимум бессмысленно.
Во-первых, не факт, что молочница не вернется снова после отмены препарата, во-вторых, такое лечение может стать опасным для ребенка. Поэтому лечение, которое может подойти и маме, и малышу, может назначать только врач после установки правильного диагноза.
Четкое соблюдение всех правил индивидуальной гигиены – первый шаг на пути к успешному излечению от молочницы. Женщины, столкнувшиеся с данным недугом, и сами об этом прекрасно знают – душ облегчает состояние дискомфорта, зуд прекращается.
Но, увы, ненадолго. Уже через короткое время наступает обратный эффект – зуд усиливается, а вместе с ним покраснение и боль. И, конечно, одних только гигиенических процедур для лечения недостаточно – нужен комплексный подход, с объедением различны методов лечения.
Ректальные свечи от кандидоза
Ректальные свечи от кандидоза могут применяться в случае кишечного грибкового заболевания или вагинальной молочницы. Ректальные суппозитории подходят для беременных женщины и при лечении молочницы в период менструации. Рассмотрим несколько эффективных ректальных свечей от кандидоза.
Виферон
Комплексный препарат, обладающий противовирусным антипролиферативным и иммуномодулирующим действием. Препарат применяют для лечения урогенитальных инфекций, инфекционно-воспалительных заболеваний, внутриутробных инфекций. Суппозитории эффективны в лечении кандидоза, бактериального вагиноза, герпетической инфекции, хламидиоза, уреплазмоза и ряда других вирусных поражений.
Ректальные свечи применяют по назначению врача. Как правило, для лечения кандидоза, пациентам назначают по одному суппозиторию два раза в день. Курс лечения занимает от 5 и до 14 дней. В редких случаях Виферон вызывает аллергические кожные реакции, которые проходят через 72 часа после отмены приема препарата. Свечи противопоказано применять при индивидуальной непереносимости действующего вещества или компонентов препарата.
Виферон разрешено применять для лечения кандидоза у беременных, но только с 14 недели, а вот при применении свечей в период лактации противопоказаний нет. На сегодняшний день случаев передозировки препаратом не зафиксировано. Свечи отпускаются из аптек без врачебного разрешения.
Нистатин
Лекарственное средство, эффективное в отношении патогенных грибов, в особенности грибков Кандида. Несмотря на свою эффективность, препарат плохо всасывается, поэтому основная масса суппозитория выделяется с калом. Нистатин применяют для лечения и профилактики кандидоза слизистых оболочек влагалища, рта, кожи, внутренних органов. Лекарственное средство эффективно и при профилактике кандидоза, особенно при длительном применении антибиотиков, препаратов тетрациклинового ряда и пенициллина.
Ректальные свечи применяют по два раза в день, вводя глубоко в прямую кишку. Длительность курса лечения занимает от 10 до 14 дней. Нистатин малотоксичен, поэтому побочных эффектов не вызывает. Препарат противопоказано применять пациентам с индивидуальной чувствительностью к компонентам лекарственного средства, так как это может стать причиной тошноты и рвоты, озноба, повышения температуры тела. Ректальные суппозитории от кандидоза используют только по назначению врача.
Пимафуцин
Противогрибковый препарат с действующим веществом натамицином (макролидный антидиотик). Лекарственное средство обладает широким спектром действия и чувствителен к грибкам рода кандида. Ректальные суппозитории назначают для лечения грибковых заболеваний желудочно-кишечного тракта, вагинального кандидоза, кандидозных вульвовагинитов. Препарат используют в комплексной терапии грибковых заболеваний.
Суппозитории ставят на ночь, как правило, по одной свечке в день. Длительность лечения определяется индивидуально для каждого пациента, но в среднем курс лечения длится от 3 до 6 дней. После основного лечебного курса проводят профилактический, через 3-4 дня после исчезновения симптоматики кандидоза. Побочные действия препарата проявляются в виде зуда и аллергических реакций. Свечи противопоказано использовать при гиперчувствительности к компонентам Пимафуцина. Препарат противопоказано использовать для лечения кандидоза у беременных.
Причины
Этиологический фактор развития молочницы — грибок рода Candida. Он является нормальным представителем микрофлоры влагалища и вульвы.
Во влагалищном мазке большинства здоровых женщин в небольшом количестве обнаруживаются грибки Candida. Однако симптомы заболевания развиваются только на фоне их активного размножения.
Ученые рассматривают два типа грибов Candida — Albicans и Non-albicans. Первая группа возбудителей встречается в 90% случаев молочницы. Грибы Albicans плохо устойчивы к действию антибиотиков, обычно они вызывают рецидивы.
Остальные представители грибов Candida объединены в группу Non-albicans. Они характеризуются хорошей устойчивостью к медикаментозной терапии, встречаются в 5-10% случаев молочницы. Описанные грибы часто вызывают рецидивирующий кандидоз тяжелого течения.
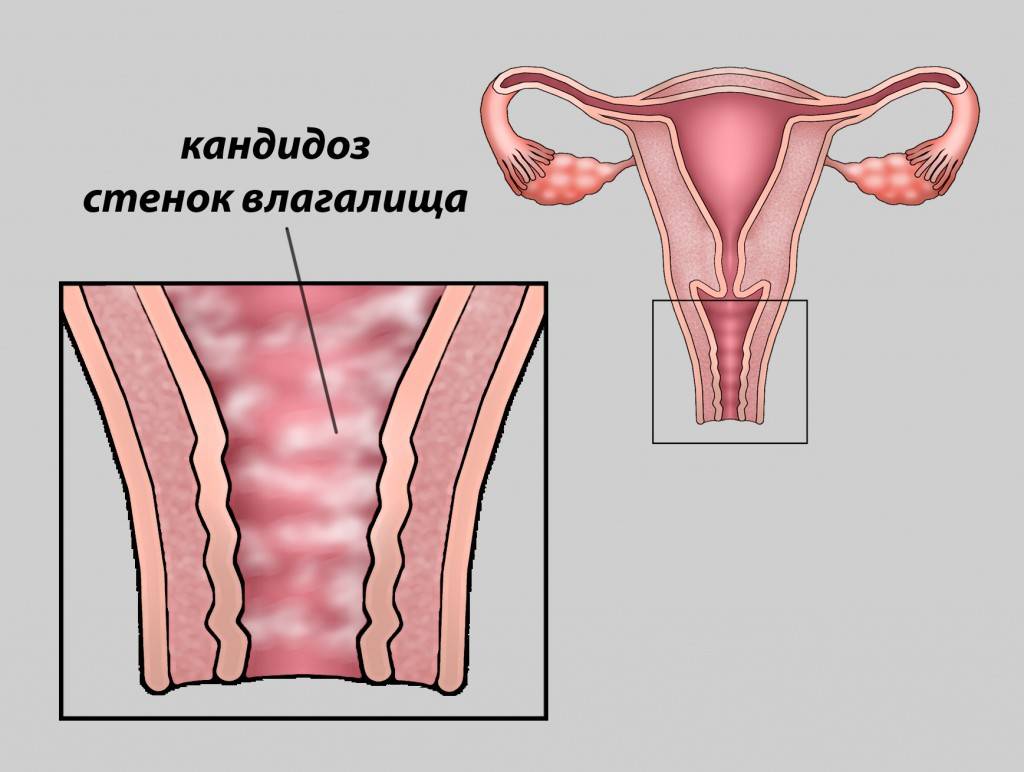
Внимание! Большинство случаев вагинальной дрожжевой инфекции не связано с заражением от партнера. Почти всегда кандидоз — результат сбоев в работе местного иммунитета половых органов и нарушения микрофлоры
Влагалище здоровой женщины заселено палочкообразными бактериями — лактобациллами. В небольших количествах на стенке органа могут находиться другие микробы. Лактобациллы поддерживают низкий кислотно-основной состав и не дают размножаться патогенным микроорганизмам.
Причина кандидозного вульвовагинита — сдвиг среды влагалища в щелочную сторону, гибель лактобацилл и активация размножения грибков. Процессам способствуют различные внешние и внутренние факторы.
Часто молочница связана с приемом антибактериальных средств. Медикаментозная терапия приводит к гибели полезных лактобацилл и развитию кандидоза.
Патология наблюдается на фоне снижения защитных сил организма. Беременность — состояние физиологического иммунодефицита со снижением синтеза защитных глобулинов. Нарушение функции местного иммунитета влагалища способствует росту грибков.
Молочница может развиваться на фоне гормональных сбоев в женском организме. В норме эстрогены поддерживают жизнедеятельность лактобацилл. Во период вынашивания могут возникать гормональные скачки, влияющие на состояние микрофлоры половых органов. Относительный недостаток эстрогенов вызывает гибель лактобацилл и рост других микроорганизмов.
Сахарный диабет — причина рецидивирующего кандидоза. Глюкоза — хорошая среда для возбудителей заболевания. При ее повышенном уровне в крови создаются условия для роста грибов.
Молочница во время беременности: причины, симптомы и лечение
Нетрадиционные способы лечения молочницы
Лечение молочницы при беременности в 1 триместр вызывает массу опасений, поэтому вам стоит задуматься о нетрадиционных или народных способах, хороша в данном случае и гомеопатия.
- Гомеопатия
Что интересно, в гомеопатической литературе вы не найдёте диагноза молочница, зато следующее словосочетание, а именно «бели беременных» как нельзя лучше характеризуют основной симптом заболевания.
Для лечения гомеопатия вам предлагает комплекс из двух препаратов, один – Асидиум Нитрициум следует принимать утром, другой – Меркуриус Солибилис – соответственно вечером. Начинать следует с одной крупинки, при необходимости дозу постепенно увеличивать, но только до пяти штук. Как только симптомы ослабевают, дозу постепенно снижают, затем приём лекарств через день и так далее.
Но лучше для выбора гомеопатических препаратов обратиться к гомеопату, поскольку назначение идет строго индивидуально, опираясь на ваше состояние здоровья и общий тип конституции организма.
- Лечение холодом
Вы должны сразу успокоиться – холод никак не повлияет на малыша, он не почувствует никакого дискомфорта. Курс процедур – неделя. Количество подходов – три. Материал – лёд и гигиенический раствор «Мальвит».
Для приготовления ледяной свечи понадобится контейнер от Киндер-сюрприза, в такой ёмкости лёд будет без углов и неровных поверхностей, вода и капля раствора «Мальвит». Удобная поза – лёжа на спине, ноги согнуты в коленях. Время одного подхода – 5 минут, следующий этап начинать через 10 минут.
- Лечение мёдом
О волшебных свойствах мёда вы наверняка наслышаны, знаете, что ангины и простуды уходят навсегда (читайте о простуде на ранних сроках беременности), но оказывается, молочница, точнее её возбудители боятся продукта пчеловодства как огня. Если у вас нет явных аллергических реакций на этот чудо-продукт, тогда вперёд.
Для медовых примочек понадобится тампон. Его можно сделать самой, из ваты и марлевого бинта, либо же воспользоваться готовой продукцией, но самого маленького размера. Тампон вводится во влагалище на два часа, всё это время желательно лежать на спине с согнутыми коленями. Курс процедур – от семи до десяти дней.
- Лечебные свойства чайного дерева
В борьбе с грибами Кандида вам поможет и чайное дерево. Для приготовления лечебного раствора понадобится оливковое масло и несколько капель масла чайного дерева. Нужно обильно смочить тампон и ввести во влагалище на два часа. Курс лечения – одна неделя.
В списке нетрадиционных способов лечения молочницы во время беременности есть также пищевая сода, раствор которой используется для спринцеваний и бура в глицерине. Последняя в готовом виде продается в аптечных сетях.







